Si últimamente se mira al espejo y nota una “telita” que antes no estaba, es normal que se preocupe. A veces empieza como algo pequeño, una leve mancha hacia la parte blanca del ojo, y con el paso de los meses se acompaña de enrojecimiento, ardor o la sensación molesta de traer una basurita que no se quita. Muchos pacientes en Monterrey llegan así a consulta. No siempre llegan por dolor. A veces llegan porque el ojo se ve distinto, porque les incomoda manejar con sol, o porque sienten que su visión ya no está igual.
La buena noticia es que la cirugia de carnosidad existe precisamente para resolver ese problema cuando ya no basta con gotas o lubricantes. La carnosidad en el ojo, también llamada pterigión, es una condición frecuente y tratable. No significa que usted tenga algo maligno. Tampoco significa que inevitablemente vaya a perder la visión. Sí significa que conviene valorarlo a tiempo, entender en qué etapa está y decidir con calma cuál es el manejo más adecuado.
Muchos pacientes tardan en buscar ayuda porque piensan: “si no me duele mucho, mejor me espero”. Otros se asustan al escuchar la palabra cirugía. Ambas reacciones son comprensibles. En oftalmología, una parte importante de mi trabajo consiste en explicar las cosas de forma clara, sin rodeos y sin alarmar de más. Si quiere primero reconocer mejor el problema, puede revisar esta guía sobre carnosidad en el ojo, que ayuda a distinguir síntomas y señales de alerta.
Soy Dr. Michael Rod, oftalmólogo con enfoque en cirugía y atención integral de la visión. En esta guía le voy a hablar como lo hago en el consultorio. Con palabras sencillas. Sin tecnicismos innecesarios. Lo importante es que al terminar tenga una idea clara de qué es la carnosidad, cuándo conviene operarla, cómo es la recuperación y qué cuidados son especialmente relevantes si además vive con diabetes, cataratas u otros problemas visuales comunes en Monterrey.
Introducción Esa Molestia en el Ojo que Ya No Puede Ignorar
La mayoría de las personas no se da cuenta del pterigión de un día para otro. Lo habitual es que lo noten poco a poco. Primero, el ojo se pone rojo con más facilidad. Luego aparece irritación al estar al aire libre, en lugares con polvo o frente al viento. Después alguien le dice: “traes algo en el ojo”, y ahí empieza la preocupación.
En consulta, suelo escuchar preguntas muy parecidas. “¿Se me va a quitar con gotas?” “¿Es peligroso?” “¿Si me opero, vuelve a salir?” Esas dudas son válidas. La cirugia de carnosidad no se indica por capricho, ni tampoco se evita por miedo. Se recomienda cuando hay un beneficio real para su comodidad, su visión o ambas.
Lo que suele confundir más
Una de las mayores confusiones es pensar que toda carnosidad debe operarse de inmediato. No siempre es así. Hay casos pequeños que se observan y se controlan. También hay casos en los que el crecimiento empieza a invadir la córnea, altera la superficie del ojo o causa molestias constantes. Ahí la cirugía deja de ser una cuestión estética y se convierte en una decisión funcional.
Otra confusión frecuente es imaginar una cirugía ocular como algo doloroso o muy aparatoso. En realidad, el procedimiento moderno es ambulatorio. El objetivo es retirar el tejido anormal y dejar la superficie ocular en mejores condiciones para sanar de forma estable y con el menor riesgo posible de recidiva.
A veces el paciente llega preocupado por “una manchita”. Lo que realmente le está afectando no es solo la apariencia, sino la inflamación crónica que esa lesión mantiene en la superficie del ojo.
Por qué en Monterrey se ve con frecuencia
Monterrey reúne varios factores que favorecen este problema. Hay mucha exposición solar, ambientes secos, polvo y trabajo al aire libre en una parte importante de la población. Según datos citados para regiones con alta exposición solar, en México la prevalencia puede superar el 20% en adultos jóvenes de 20 a 40 años en zonas como Monterrey, y el pterigión grado II representa aproximadamente el 68.8% de los casos quirúrgicos, como se describe en esta referencia sobre prevalencia de carnosidad y grados quirúrgicos.
Entendiendo la Carnosidad o Pterigión ¿Cuándo se Debe Operar?
Piense en la conjuntiva como una capa delgada y transparente que recubre la parte blanca del ojo. Cuando esa capa se irrita de manera repetida por sol, viento, sequedad o polvo, puede empezar a formar un crecimiento anormal que avanza hacia la córnea. A eso le llamamos pterigión.
Una forma simple de entenderlo es compararlo con una cicatriz superficial que, en lugar de quedarse quieta, empieza a extenderse. No es cáncer. No “invade” el ojo por dentro. Pero sí puede cambiar la forma de la superficie ocular y, si progresa, afectar la visión.
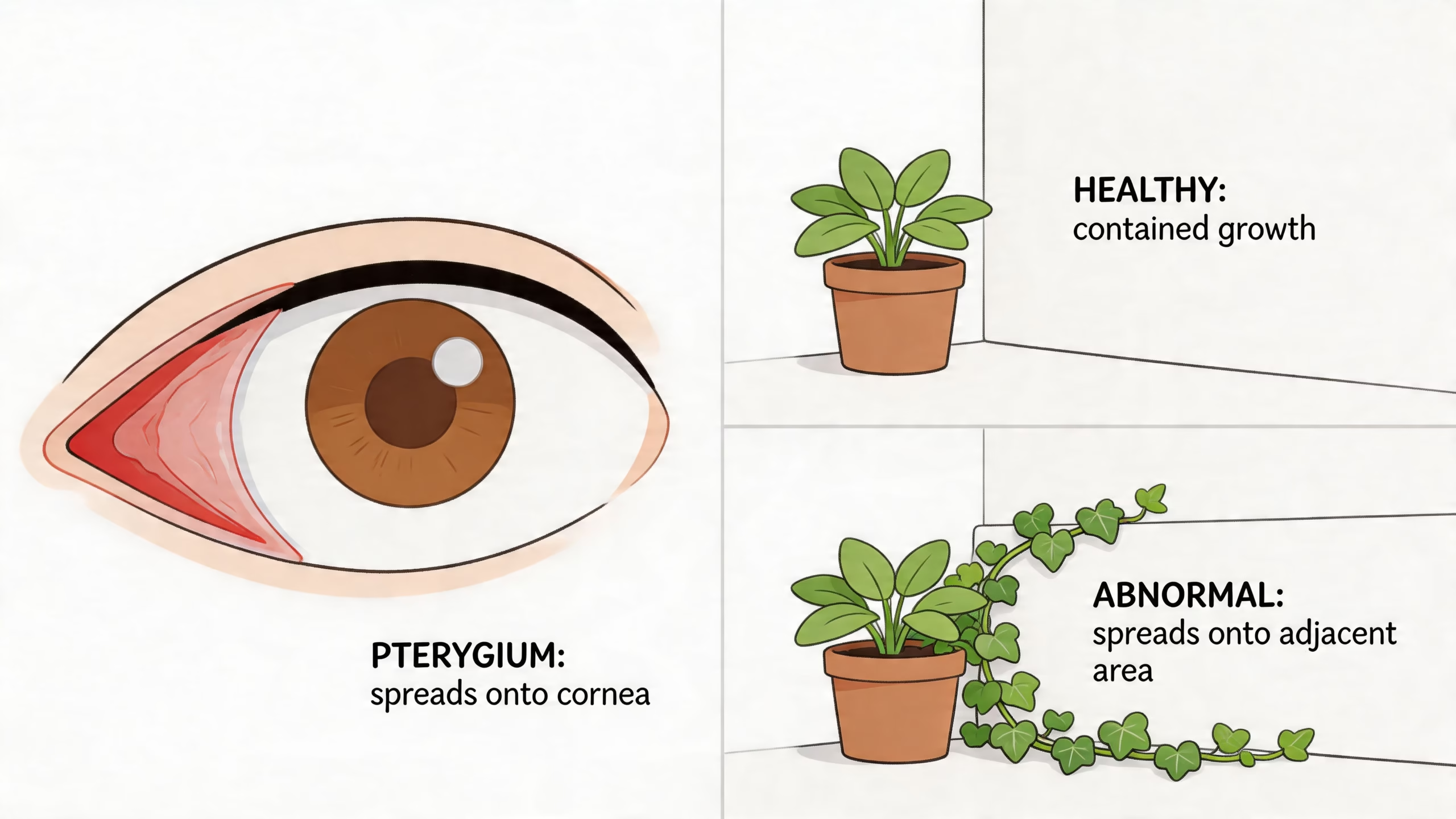
Cómo se siente un pterigión en la vida diaria
No todos los pacientes tienen los mismos síntomas. Hay quienes solo notan el cambio estético. Otros sienten el ojo irritable todo el tiempo. Y otros empiezan a ver borroso sin entender por qué.
Señales comunes:
- Enrojecimiento persistente. El ojo se ve inflamado con frecuencia, aunque haya dormido bien.
- Sensación de arenilla. Como si hubiera una pestaña o una partícula que no sale.
- Ardor y resequedad. Muy típico en climas secos o tras varias horas en pantalla.
- Lagrimeo intermitente. El ojo intenta defenderse de la irritación.
- Visión borrosa. Puede aparecer si el crecimiento distorsiona la córnea.
Si quiere profundizar en las alternativas antes de pensar en operar, esta información sobre tratamiento para la carnosidad en los ojos puede ayudarle a ubicar en qué punto está su caso.
Cuándo la cirugía sí tiene sentido
No operamos solo “porque se ve feo”, aunque la parte estética también importa y no debe minimizarse. Operamos cuando el pterigión empieza a interferir con la calidad visual, el confort o la salud de la superficie ocular.
Yo suelo valorar varios criterios al mismo tiempo:
Si está avanzando sobre la córnea
Cuando el tejido ya no se queda en la parte blanca del ojo y empieza a extenderse hacia la zona transparente, aumenta la probabilidad de afectar visión y de inducir irregularidad corneal.Si causa molestias que regresan una y otra vez
Un ojo rojo casi diario, ardor constante o irritación que mejora solo de forma temporal con gotas suele indicar que el problema ya es estructural, no solo inflamatorio.Si altera la calidad visual
Aunque el paciente diga “veo más o menos bien”, a veces la superficie del ojo ya está perdiendo regularidad. Eso puede traducirse en visión inestable, reflejos molestos o dificultad al leer.Si interfiere con otros planes visuales
En algunas personas, la presencia del pterigión complica la evaluación o el tratamiento de otros problemas oculares.
Una guía práctica para decidir
La decisión no debería basarse en miedo ni en aguantar hasta que el problema sea muy grande. En consulta, ayuda pensar así:
| Situación | Qué suele recomendarse |
|---|---|
| Lesión pequeña, pocas molestias | Observación y control |
| Irritación frecuente, ojo rojo, resequedad persistente | Valoración quirúrgica |
| Crecimiento sobre córnea | Cirugía en momento oportuno |
| Visión afectada o calidad visual alterada | Tratar con prioridad |
| Incomodidad estética importante | Evaluación individual |
Regla práctica: si la carnosidad ya cambió cómo se siente su ojo o cómo se ve su visión, ya merece una valoración formal. Esperar demasiado no siempre simplifica la cirugía.
Técnicas Modernas en Cirugía de Carnosidad y Sus Beneficios
La técnica elegida cambia mucho el resultado. En cirugía de carnosidad, no basta con retirar el tejido visible. También hay que decidir cómo dejar la superficie del ojo para que cicatrice de forma estable y con menos probabilidad de que el problema regrese.
Durante años se usó con frecuencia la resección simple, que consiste en quitar el pterigión y dejar el área sin cubrir. Puede resolver el bulto visible en ese momento, pero suele dejar una superficie ocular más expuesta a inflamación y cicatrización irregular. Por eso, en la práctica moderna, la pregunta correcta no es solo “¿cómo se quita?”, sino “¿cómo se reconstruye el ojo después de quitarlo?”.
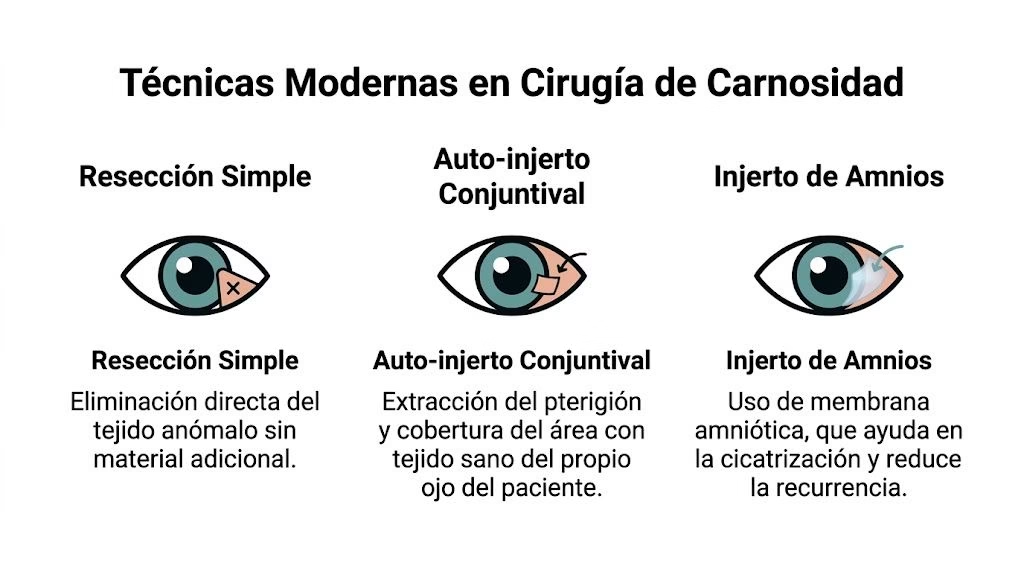
La diferencia entre retirar y reconstruir
La cirugía actual busca dos objetivos al mismo tiempo: eliminar la carnosidad y restaurar una superficie ocular sana.
| Técnica | Qué se hace | Qué aporta o qué limita |
|---|---|---|
| Resección simple | Se retira el tejido anómalo sin injerto | Mayor riesgo de que reaparezca |
| Autoinjerto conjuntival | Se retira el pterigión y se cubre el área con tejido sano del mismo ojo | Mejor control de recurrencia y mejor cicatrización |
| Membrana amniótica | Se coloca una cobertura biológica para favorecer reparación | Útil en casos seleccionados |
En oftalmología, el enfoque que ofrece mejores resultados en muchos pacientes es la cirugía de pterigión con autoinjerto conjuntival. En lugar de dejar una zona desnuda, se cubre el sitio operado con conjuntiva sana del mismo ojo. Ese detalle técnico hace una diferencia real en la estabilidad del resultado, la comodidad durante la recuperación y la apariencia final.
Qué es un autoinjerto conjuntival
“Autoinjerto” significa usar tejido propio. Tomamos una pequeña porción de conjuntiva sana, generalmente de una zona que no afecta la visión ni la apariencia, y la colocamos donde estaba la carnosidad.
Eso ayuda por una razón muy concreta. El ojo cicatriza mejor cuando esa superficie vuelve a quedar recubierta por tejido normal, en lugar de cerrar con una respuesta inflamatoria más desordenada. En otras palabras, no solo quitamos lo que sobra. Restauramos lo que el ojo necesita para sanar bien.
Para el paciente, esto suele traducirse en beneficios claros:
- Menor probabilidad de recurrencia
- Superficie ocular más regular
- Mejor resultado estético una vez que baja la inflamación
- Recuperación más llevadera, sobre todo cuando se evita el uso de puntos
Por qué en muchos casos preferimos adhesivo biológico
Otra decisión importante es cómo fijar el injerto. Tradicionalmente se usaban suturas. Funcionan, pero pueden causar más roce, sensación de cuerpo extraño y enrojecimiento durante los primeros días.
Con técnicas modernas, en muchos casos usamos adhesivo de fibrina para colocar el injerto. Este material ayuda a mantener el tejido en posición sin la irritación mecánica que producen varios puntos. Para el paciente, la diferencia suele sentirse al parpadear. Menos fricción suele significar menos molestia y una adaptación más rápida en el posoperatorio.
No todos los ojos son candidatos a exactamente la misma variante técnica. El tamaño del pterigión, la inflamación previa, el estado de la conjuntiva y si ya hubo una cirugía antes influyen en esa decisión.
Casos que requieren un plan más personalizado en Monterrey
En Monterrey veo con frecuencia dos situaciones que cambian el plan quirúrgico: pacientes con diabetes y pacientes que también tienen cataratas. Aquí conviene detenernos un momento, porque este punto genera muchas dudas.
Si usted tiene diabetes, la cirugía sigue siendo posible en muchos casos, pero la superficie ocular merece una revisión más cuidadosa. La diabetes puede asociarse con ojo seco, inflamación persistente y cicatrización más lenta. Eso no significa que la cirugía sea mala idea. Significa que hay que preparar mejor el terreno antes de operar y vigilar con más atención el posoperatorio.
Con cataratas ocurre algo parecido. Un pterigión puede alterar la forma de la córnea y cambiar mediciones que son necesarias para planear la cirugía de catarata con precisión. En esos pacientes, el orden de los procedimientos importa. A veces conviene tratar primero la carnosidad, esperar a que la córnea se estabilice y después calcular la catarata con datos más confiables. En otras personas, la prioridad clínica puede ser distinta. La decisión debe individualizarse.
Por eso la valoración no se limita a confirmar que “sí hay carnosidad”. También revisamos si hay resequedad ocular, astigmatismo inducido, cambios corneales, catarata, retina y control metabólico. Si desea conocer más sobre procedimientos de superficie ocular y segmento anterior, puede revisar nuestra página de cirugía de córnea.
Cómo decidimos la técnica más adecuada
En la Clínica Oftalmológica del Dr. Michael Rod, la elección técnica se basa en lo que muestra su ojo ese día, no en una receta igual para todos. Un pterigión pequeño e inflamado no se comporta igual que uno grueso, fibroso o recurrente. Tampoco se maneja igual un paciente joven que trabaja muchas horas al sol que una persona con diabetes, cataratas o antecedente de otra cirugía ocular.
La meta es simple de explicar, aunque la ejecución requiere experiencia. Retirar el tejido anómalo, reconstruir bien la superficie y reducir al máximo las condiciones que favorecen que vuelva a crecer. Ese enfoque, apoyado en una evaluación completa y en técnica quirúrgica actual, suele dar al paciente un ojo más tranquilo, una recuperación más cómoda y un resultado más estable a largo plazo.
Su Viaje Quirúrgico Paso a Paso con el Dr. Michael Rod
Llega el día. Usted entra a la clínica con una duda muy humana: “¿de verdad van a operarme el ojo y voy a estar despierto?”. Esa inquietud aparece con frecuencia, incluso en pacientes serenos. Lo que más la reduce no es una frase de consuelo, sino saber con claridad qué ocurrirá en cada etapa.
Por eso, en la Clínica Oftalmológica del Dr. Michael Rod, el proceso se explica paso por paso. Un pterigión simple y un pterigión en una persona con diabetes, catarata o inflamación ocular no se planean igual. En Monterrey vemos estas combinaciones con frecuencia, y ese contexto importa. Un ojo con azúcar mal controlada puede cicatrizar de forma más lenta. Un ojo con catarata exige revisar con cuidado qué procedimiento conviene primero y cuál después para no alterar decisiones futuras.
Si todavía no se ha hecho una revisión formal, conviene empezar por una valoración oftalmológica completa para confirmar si la cirugía es el siguiente paso y con qué preparación.
Antes de entrar al quirófano
Ese día no se vive como una hospitalización grande. Es una cirugía ambulatoria. Usted llega, confirmamos el ojo a tratar, revisamos antecedentes, alergias, medicamentos y resolvemos dudas de último momento.
Luego viene la anestesia local. Funciona como adormecer la zona para que el ojo no duela durante el procedimiento. Usted permanece despierto, pero el objetivo es que esté tranquilo y cómodo. Va a notar luz y movimiento alrededor, igual que alguien percibe actividad a su alrededor en el sillón del dentista sin sentir dolor en la pieza tratada. Esa comparación suele ayudar porque separa dos ideas que muchos mezclan: estar despierto no significa sufrir.
Lo que ocurre durante la cirugía
La cirugía busca retirar el tejido anómalo y dejar la superficie ocular lo más regular y estable posible. El tiempo en quirófano suele ser corto, aunque no se mide solo por minutos, sino por hacer cada paso con precisión.
Durante el procedimiento puede haber sensación de presión leve, agua en el ojo o manipulación suave. Lo que no esperamos es dolor punzante. Si el paciente tiene diabetes, prestamos especial atención al estado de la superficie ocular, porque un ojo más seco o más inflamado puede irritarse más después. Si además hay catarata, el plan ya se discutió antes para que esta cirugía encaje bien dentro del manejo general de su visión y no como una decisión aislada.
La técnica exacta depende de lo que su ojo necesita. Ya se explicó antes por qué en muchos casos preferimos métodos actuales que favorecen una recuperación más cómoda y una superficie mejor reconstruida.
Al terminar
Al salir del quirófano, el ojo queda protegido y pasa a un área de recuperación breve. Revisamos que todo esté estable y le entregamos instrucciones claras por escrito. Este momento importa mucho. Un buen resultado no depende solo de la cirugía, también de que usted se vaya a casa entendiendo qué gotas usar, cómo protegerse y qué síntomas son esperables.
Muchos pacientes se sorprenden por dos cosas. La primera es que el proceso fue más ordenado y tranquilo de lo que imaginaban. La segunda es que la molestia posterior suele parecerse más a tener arena en el ojo que a un dolor fuerte.
Mi objetivo no es solo operar bien. También es que usted llegue sabiendo qué va a pasar, por qué se eligió esa técnica y qué cuidados harán más segura su recuperación.
Ideas prácticas para llegar con más confianza
- Va despierto, pero el ojo está anestesiado. Puede percibir luz y movimiento sin sentir dolor.
- Se va a casa el mismo día. No suele requerir hospitalización.
- La sensación más común después es irritación o arenilla. El dolor intenso no es lo habitual.
- Su plan se adapta a su caso. Diabetes, catarata, resequedad ocular o cirugías previas cambian detalles del manejo.
- Las dudas se aclaran antes de empezar. Entrar a cirugía entendiendo el proceso reduce mucho la ansiedad.
Para muchos pacientes, esa claridad cambia por completo la experiencia. La cirugía deja de sentirse como algo incierto y empieza a verse como lo que realmente es: un procedimiento planeado, breve y cuidadosamente ajustado a las condiciones de su ojo.
Guía de Recuperación y Cuidados para una Visión Duradera
La cirugía termina en poco tiempo. La recuperación, en cambio, ocurre en casa y depende mucho de seguir bien las indicaciones. Aquí es donde un buen resultado se consolida.
Las primeras horas suelen ser las más llamativas porque el ojo puede verse rojo y sentirse sensible. Eso no significa que algo esté mal. El tejido operado necesita tiempo para asentarse, desinflamarse y cerrar su superficie de forma estable.
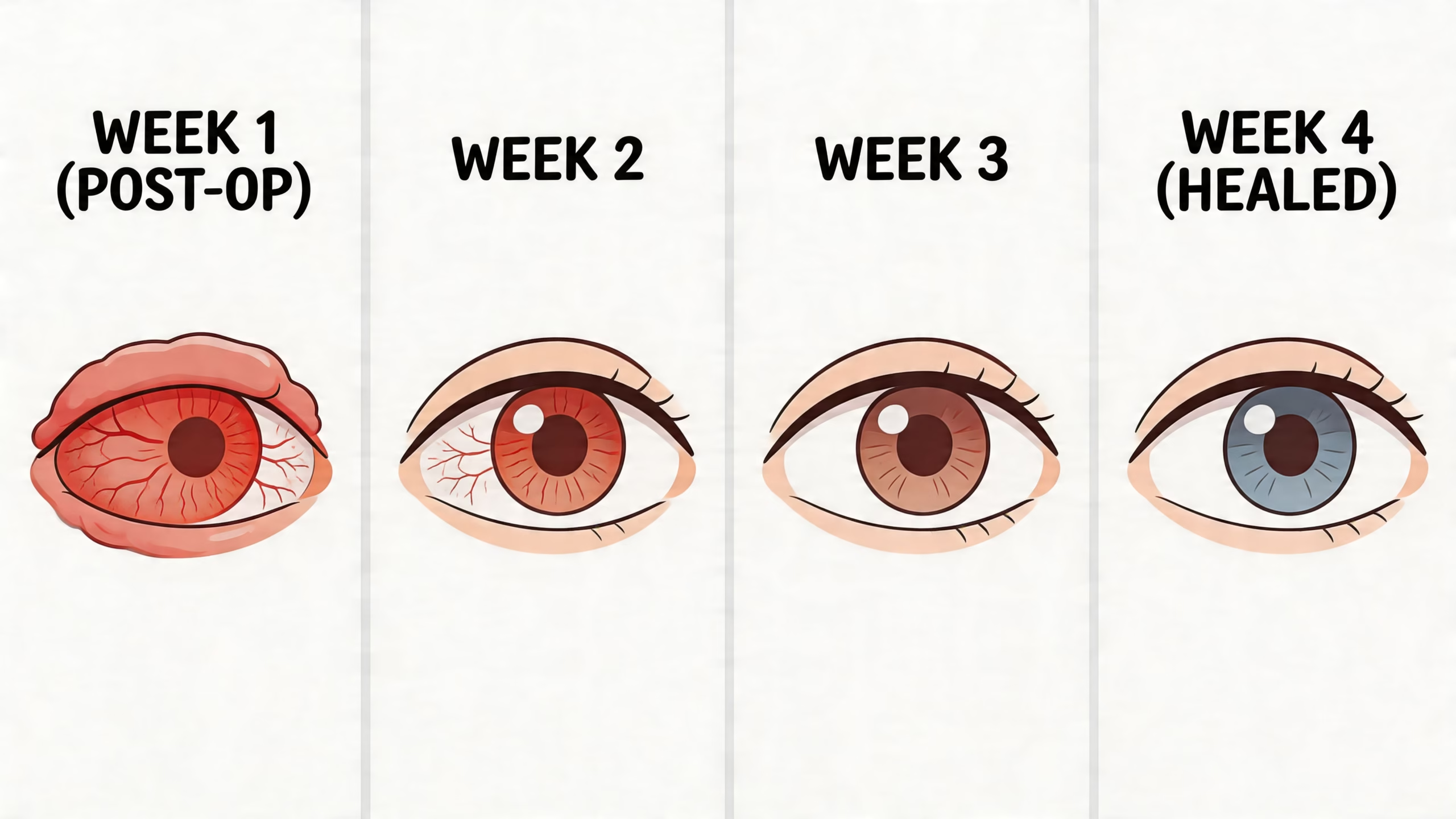
Qué esperar por etapas
No todos sanan idéntico, pero esta línea general ayuda mucho a evitar sustos innecesarios.
Primeras 24 a 48 horas
El ojo puede estar rojo, lloroso y con sensación de cuerpo extraño. Muchos pacientes describen la molestia como “tener arena” o “sentirlo raspado”. La visión puede verse borrosa de manera temporal por la inflamación y por las gotas.
En esta fase, lo importante es no tocarse el ojo, usar sus medicamentos como se indicaron y descansar visualmente.
Primera semana
Aquí suele iniciar una mejoría más notoria. Baja la irritación, el enrojecimiento empieza a disminuir y el ojo se siente menos sensible a la luz. Aunque usted ya se sienta mejor, todavía no conviene confiarse.
Cuidados clave de esta semana:
- Use las gotas exactamente como se le indicaron. No las suspenda por sentirse mejor.
- Póngase lentes de sol con filtro UV al salir, incluso en trayectos cortos.
- Evite polvo, humo y viento directo. Son irritantes frecuentes en Monterrey.
- No se frote el ojo. Frotarlo puede inflamar la zona y retrasar la recuperación.
El primer mes importa más de lo que parece
Muchas personas creen que si al tercer o cuarto día ya ven mejor, la recuperación terminó. No. La superficie ocular sigue remodelándose durante varias semanas. Ahí es donde la constancia con gotas, lubricación y protección solar ayuda a que el resultado sea estable.
Consejo clínico: el ojo operado no necesita “aguante”, necesita calma. Menos fricción, menos sol directo y más disciplina con el tratamiento.
Para tener una idea visual de lo que suele pasar en recuperación, este video puede orientarle sobre el proceso y las expectativas habituales:
Regreso a actividades cotidianas
El regreso depende del tipo de trabajo y del nivel de exposición ambiental. Una oficina con clima controlado no exige lo mismo que trabajar en exterior, entre polvo o bajo sol intenso.
| Actividad | Recomendación general |
|---|---|
| Leer o usar celular | Poco a poco, según tolerancia |
| Trabajo administrativo | Puede retomarse según evolución y criterio médico |
| Manejo prolongado | Mejor cuando la visión esté más cómoda y estable |
| Ejercicio intenso | Esperar autorización médica |
| Exposición al sol y polvo | Protegerse y limitarla al inicio |
Pacientes mayores y personas con cataratas
En adultos mayores, a veces la carnosidad convive con cataratas. Ese detalle cambia la conversación, porque ya no se trata solo de quitar una lesión superficial, sino de ordenar el plan visual completo. Para pacientes mayores de 65 años en Monterrey, pueden emplearse técnicas combinadas de cirugía de pterigión y facoemulsificación, y estudios recientes en México reportan que estas técnicas combinadas pueden reducir complicaciones generales en 15% cuando las maneja un cirujano experto, como se resume en esta revisión sobre cirugía de pterigión y facoemulsificación combinadas.
En estos casos, el plan de recuperación debe adaptarse. No todos los ojos mayores reaccionan igual. Hay más tendencia a resequedad, más necesidad de lubricación y una vigilancia más cuidadosa si además existe enfermedad de retina.
Si tiene dudas durante el postoperatorio
Cuando un paciente no sabe si algo es normal, suele cometer uno de dos errores. O se espera demasiado, o se asusta por algo esperable. Ninguno ayuda.
Si nota aumento importante del dolor, disminución marcada de la visión o una molestia que le preocupe, contacte por WhatsApp al equipo de Dr. Michael Rod para recibir orientación y saber si requiere revisión antes de su cita programada. Un seguimiento cercano da tranquilidad y permite corregir detalles a tiempo.
Riesgos y Tasa de Recurrencia Cómo Minimizarlos
La pregunta más honesta sobre la cirugia de carnosidad es esta: “¿puede volver a salir?”. Sí, puede. Pero el riesgo no es igual para todos ni depende solo de “tener suerte”. Depende de la técnica, del tipo de pterigión, del estado del ojo y de factores del paciente.
La palabra recurrencia significa que el tejido vuelve a crecer después de haber sido retirado. Eso es lo que más nos interesa prevenir. Y aquí hay un punto importante: una cosa es quitar la carnosidad, y otra muy distinta es crear las condiciones para que no regrese.
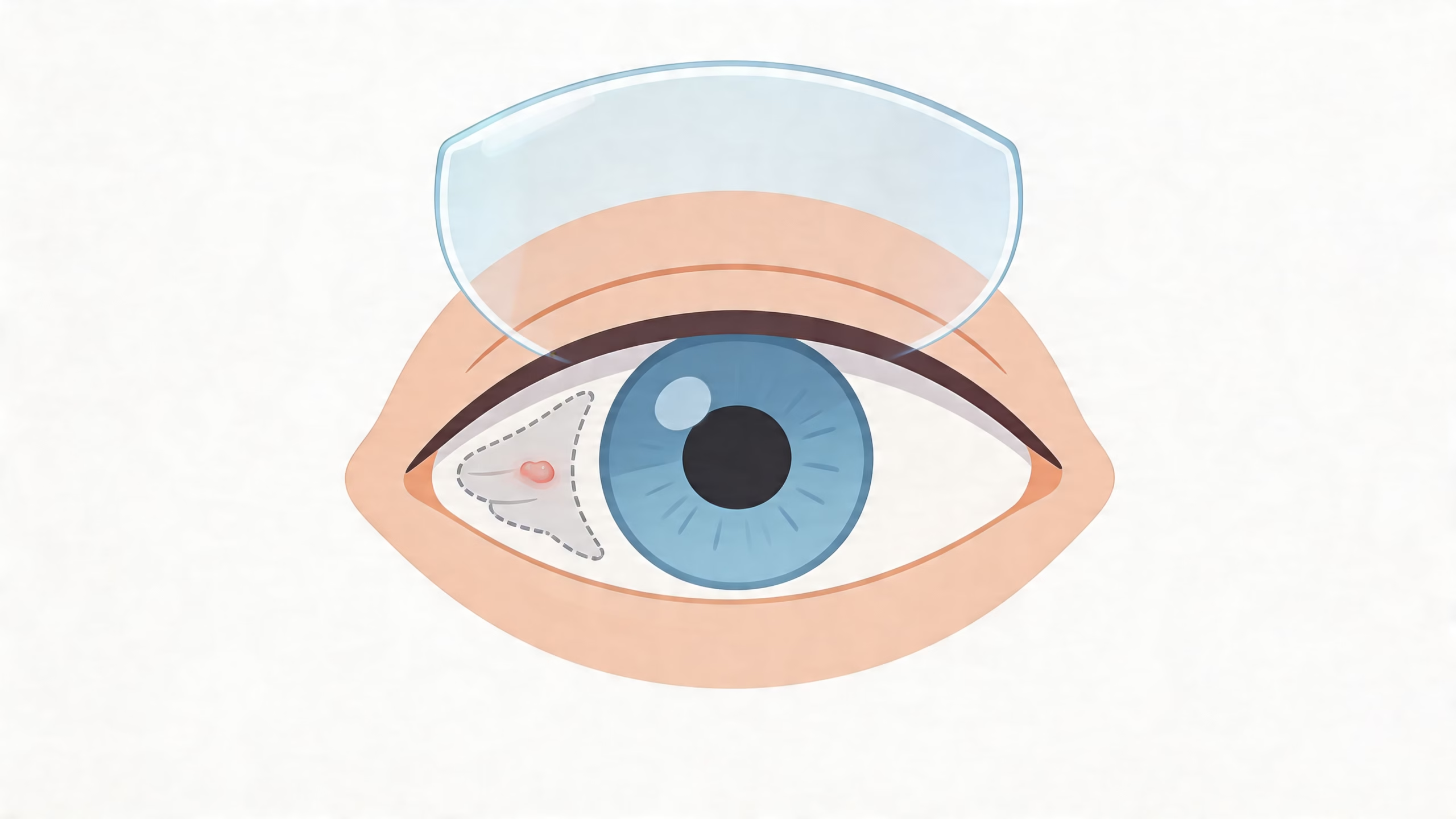
Qué aumenta el riesgo de que vuelva
Aunque cada caso se estudia por separado, hay pacientes en quienes la superficie ocular se comporta de forma más reactiva. En Monterrey, uno de los grupos que merece atención especial es el de personas con diabetes, sobre todo si existe mal control glucémico o retinopatía.
De acuerdo con datos locales citados para esta población, en Monterrey el riesgo de recurrencia del pterigión puede aumentar en 20% a 40% adicional en pacientes con mal control glucémico. Además, el uso de adjuntos como mitomicina C puede reducir la recurrencia del 25% al 8% en esta población, como se explica en esta referencia sobre cirugía de carnosidad y diabetes en Monterrey.
Por qué la diabetes cambia el panorama
La diabetes no “causa” por sí sola la carnosidad, pero sí puede modificar cómo cicatriza el ojo. En términos simples, un ojo con inflamación crónica o con peor reparación tisular tiene más facilidad para formar una respuesta cicatricial desorganizada.
Eso importa mucho si además el paciente ya tiene antecedentes de retinopatía diabética o tratamiento ocular previo. En estas personas, la valoración quirúrgica no debería quedarse en la superficie del ojo. Hay que considerar el contexto completo.
Riesgos reales, sin exagerarlos
La cirugía de pterigión es segura cuando está bien indicada y se realiza con técnica adecuada. Aun así, todo procedimiento tiene riesgos. Los más comentados en consulta son:
- Recurrencia. El tejido vuelve a crecer parcial o progresivamente.
- Inflamación más prolongada. Algunos ojos tardan más en calmarse.
- Infección. Es poco frecuente, pero requiere atención inmediata.
- Molestia persistente. A veces la superficie ocular necesita más tiempo y lubricación.
Lo importante no es negar esos riesgos, sino reducirlos de forma inteligente.
Cómo se minimizan en la práctica
Aquí es donde la experiencia del cirujano pesa de verdad. No basta con saber operar. Hay que saber quién necesita una técnica estándar, quién necesita un ajuste del plan y quién necesita vigilancia más estrecha por sus comorbilidades.
Un buen resultado empieza antes de la cirugía. Empieza cuando se identifica qué factores del paciente podrían complicar la cicatrización y se corrigen o se toman en cuenta desde el inicio.
Medidas que ayudan a bajar el riesgo:
Elegir técnica moderna
El autoinjerto conjuntival ofrece una base más estable que métodos antiguos.Controlar enfermedades asociadas
En personas con diabetes, el control metabólico y la coordinación con su manejo ocular general hacen diferencia.Cumplir el postoperatorio
Las gotas, la protección UV y las revisiones no son detalles menores.Evitar irritantes crónicos
Sol, viento, polvo y resequedad sostenida pueden favorecer inflamación repetitiva.
Por Qué Confiar su Visión al Dr. Michael Rod en Monterrey
Cuando una persona busca quién le haga una cirugia de carnosidad, no solo está buscando a alguien que retire un tejido del ojo. Está buscando criterio. Está buscando seguridad. Y, sobre todo, está buscando a alguien que vea el caso completo.
Dr. Michael Rod es oftalmólogo certificado y retinólogo en Monterrey, con más de 15 años de experiencia en el manejo integral de la visión. Esa formación importa especialmente en pacientes que no llegan “solo” con una carnosidad. Muchos también tienen diabetes, retinopatía, cataratas o antecedentes de cirugía ocular. En esos escenarios, la decisión correcta no es la más rápida. Es la mejor pensada.
Lo que cambia cuando el enfoque es integral
Un pterigión puede parecer un problema aislado hasta que uno revisa el resto del ojo. A veces la superficie ocular necesita tratamiento antes de operar. A veces conviene coordinar tiempos con cirugía de catarata. A veces hay que vigilar retina antes de programar cualquier intervención.
Esa visión amplia reduce errores de enfoque. También le da al paciente algo muy valioso: un plan personalizado, no una recomendación genérica.
Trato claro y seguimiento cercano
La técnica quirúrgica importa. La comunicación también. Muchos pacientes llegan con miedo porque nadie les explicó bien qué tenían o qué esperar. Una parte central de la atención con Dr. Michael Rod es hablar claro, responder dudas y acompañar el proceso desde la valoración hasta la recuperación.
Además, existen más de 170 reseñas de 5 estrellas reportadas por la práctica, lo que refleja una experiencia muy valorada por pacientes que destacan el trato empático, la claridad al explicar y el seguimiento cercano. Si quiere conocer más sobre el entorno de atención y servicios, puede revisar la clínica oftalmológica en Monterrey.
Cuando la experiencia sí marca una diferencia
En cirugía ocular, los detalles cuentan. La selección de la técnica, la evaluación de comorbilidades y el seguimiento posterior pueden cambiar por completo la experiencia del paciente. Esto se vuelve todavía más importante si usted tiene diabetes, cataratas o un problema de retina además de la carnosidad.
Si lleva tiempo posponiendo la valoración, no espere a que la molestia sea mayor o a que la visión empeore más. Una consulta a tiempo permite decidir con calma, resolver dudas reales y construir un plan que tenga sentido para su caso.
Si nota una carnosidad en el ojo, si ya le dijeron que necesita cirugía o si además vive con diabetes, cataratas o enfermedad de retina, el siguiente paso es una valoración personalizada. En la Clínica Oftalmológica del Dr. Michael Rod puede agendar su consulta, aclarar si realmente necesita cirugia de carnosidad y recibir un plan claro, humano y basado en su situación visual completa.

