Si está leyendo esto, quizá ya notó algo que le inquieta. Las luces se ven con halos. La pantalla del celular cansa más de lo normal. O la visión cambió tanto que sus lentes ya no “alcanzan”. A veces pasa de forma lenta. Otras, después de una infección, una cirugía previa o años de diabetes, el cambio se vuelve imposible de ignorar.
Cuando la córnea pierde su forma o su transparencia, la vista deja de ser confiable. Leer, manejar, cocinar o reconocer un rostro a distancia puede volverse una tarea agotadora. La buena noticia es que hoy la cirugia de cornea ofrece varias soluciones, y no todas significan un “trasplante completo”.
Como oftalmólogo, suelo ver que el miedo viene más de la incertidumbre que del procedimiento. El nombre suena complejo. Los términos técnicos confunden. Pero cuando se explica por capas, paso a paso, todo se vuelve mucho más claro. La córnea se puede entender. Sus enfermedades también. Y los tratamientos modernos permiten recuperar visión de una manera cada vez más precisa.
Entendiendo la Córnea y Por Qué es Crucial para su Visión
Piense en la córnea como la ventana del ojo. Es la parte transparente que está al frente y por donde entra la luz. Si esa ventana está lisa, clara y con buena curvatura, la imagen entra bien enfocada. Si se opaca, se inflama o se deforma, la imagen llega distorsionada.
Qué hace la córnea todos los días
La córnea no solo “cubre” el ojo. Ayuda a enfocar la luz con precisión. Por eso, un problema corneal puede sentirse como muchas cosas al mismo tiempo:
- Visión borrosa: No mejora del todo ni con lentes nuevos.
- Halos o deslumbramiento: Sobre todo de noche o con faros.
- Molestia con la luz: El ojo se vuelve más sensible.
- Sensación de cuerpo extraño: Como si hubiera arena.
- Cambios frecuentes en graduación: Un foco de alerta cuando se repite.
Algunas personas creen que todo desenfoque viene de catarata o de necesidad de lentes. No siempre es así. Cuando la “ventana” del ojo cambia, la visión puede empeorar aunque la retina esté haciendo su trabajo.
Cuando esa ventana se deforma o se daña
Una de las causas más conocidas es el queratocono, una condición en la que la córnea pierde su forma estable y se adelgaza. En México, el queratocono afecta aproximadamente al 1% de la población, con una prevalencia estimada de 1 en 1,000 habitantes, y es una de las principales indicaciones para la cirugía corneal, como se describe en esta referencia sobre queratocono y cirugía de córnea en México.
Otras veces el problema no es una deformación, sino una cicatriz, una infección previa, edema corneal o cambios después de otra cirugía ocular. En pacientes con diabetes, además, la superficie ocular y la córnea pueden volverse más frágiles, lo que complica síntomas que antes parecían “leves”.
Regla práctica: Si su visión cambió, y cambiar lentes no resolvió el problema, vale la pena revisar la córnea con detalle.
Muchas enfermedades corneales tienen tratamiento. Algunas se controlan con gotas o lentes especiales. Otras requieren procedimientos para reforzar, regularizar o reemplazar la parte dañada. Si quiere conocer más sobre condiciones relacionadas con la salud visual, esta guía de padecimientos oculares ayuda a ubicar cuándo la córnea puede estar involucrada.
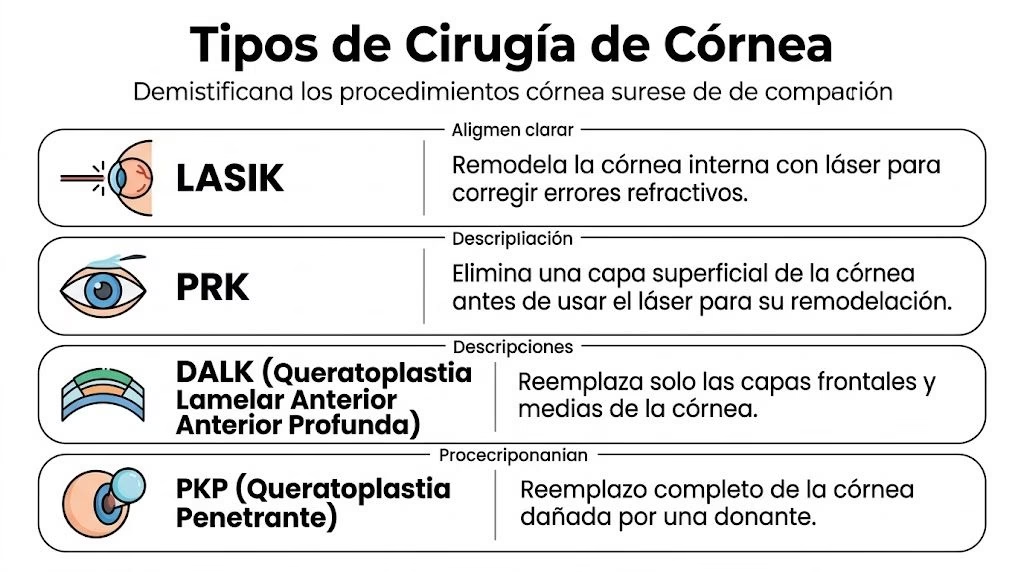
Tipos de Cirugía de Córnea Desmitificados
La mejor forma de entender la cirugia de cornea es pensar que no existe una sola operación. Existen varias herramientas. Cada una resuelve un problema distinto.
No es lo mismo una córnea deforme por queratocono que una córnea opaca por cicatriz. Tampoco es igual una falla en la capa interna que una alteración superficial. Por eso, el nombre del procedimiento importa menos que una pregunta muy simple: qué capa está enferma y qué objetivo buscamos.
Cuando hace falta reforzar la córnea
El crosslinking corneal no reemplaza tejido. Su función es fortalecer la córnea cuando se está deformando, especialmente en queratocono progresivo. Una analogía útil es pensar en una tela que empezó a ceder. El crosslinking busca endurecer esa tela para que deje de vencerse.
Suele indicarse cuando todavía queremos conservar la córnea del propio paciente. En muchos casos, hacerlo a tiempo cambia por completo el camino del tratamiento.
Cuando el problema está en la superficie
Hay cirugías que actúan en las capas más externas. Aquí entran procedimientos como la PTK y también la cirugía de pterigión cuando el tejido anormal invade la córnea y altera la visión o produce inflamación persistente.
En estos casos, el objetivo no es “cambiar toda la ventana”, sino pulir, limpiar o retirar la parte que está afectando la transparencia o la regularidad.
Cuando el objetivo es corregir graduación
La cirugía refractiva como LASIK o PRK también trabaja sobre la córnea, pero con una finalidad distinta. Aquí la meta es corregir miopía, hipermetropía o astigmatismo, no tratar una enfermedad corneal estructural avanzada.
Eso genera mucha confusión. Un paciente puede escuchar “cirugía de córnea” y pensar solo en láser para dejar lentes. En realidad, la córnea participa tanto en procedimientos refractivos como en trasplantes y cirugías reconstructivas. Si desea revisar el panorama de opciones con láser, puede leer más sobre cirugía láser refractiva.
Cuando solo se cambian las capas anteriores
La DALK o queratoplastia lamelar anterior profunda reemplaza las capas frontales y medias de la córnea, pero conserva el endotelio del paciente. Dicho de forma sencilla, es como reparar la parte delantera de una ventana sin desmontar todo el marco.
Esto suele ser útil en ciertos casos de queratocono avanzado o cicatrices que no afectan la capa interna. Su ventaja principal es que preserva tejido sano del propio ojo y reduce problemas ligados al reemplazo completo.
Cuando la falla está en la capa interna
En otras personas, el daño está en el endotelio, la capa más interna de la córnea. Esa capa funciona como una pequeña bomba que mantiene la córnea deshidratada y transparente. Si falla, la córnea se hincha y la vista se vuelve nebulosa.
Aquí aparecen técnicas como DMEK y DSAEK. En vez de sustituir toda la córnea, se reemplaza solo la parte enferma. Es una cirugía mucho más selectiva.
Según esta revisión sobre resultados de DMEK, más del 80% de los pacientes recuperan visión útil, con mejoría a 20/40 en el 75% de los casos, además de una tasa de fracaso menor que procedimientos más antiguos. Para el paciente, eso se traduce en una idea importante: hoy podemos ser más precisos y menos invasivos que antes.
Una buena cirugía de córnea no consiste en hacer más. Consiste en intervenir solo lo necesario y preservar todo lo que aún está sano.
Cuando sí hace falta reemplazo completo
La queratoplastia penetrante o PKP es el reemplazo completo de la córnea. Se reserva para situaciones donde el daño abarca todo el espesor o cuando otras opciones más selectivas no pueden resolver el problema.
Sigue siendo una cirugía valiosa. Pero ya no es la única respuesta. Eso ha cambiado mucho la conversación con los pacientes, porque antes “trasplante de córnea” casi siempre significaba recambiar todo. Ahora, con frecuencia, podemos tratar por capas.
Comparativa de Procedimientos de Cirugía de Córnea
| Tipo de Procedimiento | Indicación Principal | Técnica Resumida | Ventaja Clave | Recuperación Estimada |
|---|---|---|---|---|
| Crosslinking corneal | Queratocono progresivo | Refuerza biomecánicamente la córnea | Busca frenar progresión | Variable según cada caso |
| PTK | Irregularidades o cicatrices superficiales | Remodelación de superficie corneal | Actúa sobre daño superficial | Variable según cada caso |
| Cirugía de pterigión | Crecimiento fibrovascular que invade córnea | Retiro del tejido anormal | Mejora irritación y protege superficie | Variable según cada caso |
| LASIK o PRK | Errores refractivos | Remodelación corneal con láser | Reduce dependencia de lentes | Variable según la técnica |
| DALK | Queratocono o daño anterior con endotelio sano | Reemplaza capas frontales y medias | Conserva capa interna propia | Generalmente de 3 a 6 meses para agudeza estable |
| DSAEK | Falla endotelial | Reemplazo parcial de capa interna | Menos invasiva que trasplante total | Variable según evolución |
| DMEK | Enfermedad endotelial selectiva | Reemplazo de membrana y endotelio | Recuperación visual funcional alta | En ciertos contextos, recuperación alrededor de 3 meses |
| PKP | Daño corneal de espesor completo | Trasplante total de córnea | Útil cuando otras técnicas no bastan | Más prolongada que técnicas selectivas |
Cómo saber cuál le corresponde
No conviene adivinar por síntomas. Dos pacientes con visión borrosa pueden necesitar tratamientos completamente distintos. Uno puede mejorar con crosslinking. Otro requerir un injerto lamelar. Otro quizá no necesita cirugía de cornea, sino manejo de catarata o retina.
Lo que sí puede orientarlo es esto:
- Si la córnea se adelgaza o cambia de forma: suele pensarse en queratocono y opciones de estabilización o reparación lamelar.
- Si la córnea se ve hinchada o empañada al despertar: puede haber una alteración endotelial.
- Si hay una cicatriz visible después de infección o trauma: la estrategia depende de qué tan profunda sea.
- Si el problema principal es graduación: la conversación suele ir hacia cirugía refractiva, no trasplante.
La tecnología importa, pero la decisión correcta nace del diagnóstico correcto. En córnea, elegir bien la capa que se va a tratar hace toda la diferencia.
Su Camino Hacia una Visión Clara La Evaluación Preoperatoria
La consulta preoperatoria suele bajar mucho la ansiedad. El motivo es simple. Lo desconocido se convierte en un plan.
En una valoración seria, el ojo no se revisa “por encima”. Se estudia su forma, su grosor, su transparencia y, cuando hace falta, la salud de sus capas internas. Esto permite decidir si el problema está en la superficie, en el espesor medio, en el endotelio o incluso fuera de la córnea.
Lo que se revisa antes de operar
Algunos estudios aparecen con frecuencia porque responden preguntas muy concretas:
- Topografía corneal: muestra el mapa de la curvatura. Es clave si sospechamos queratocono o irregularidad.
- Paquimetría: mide el grosor corneal.
- Conteo endotelial: ayuda a valorar la salud de la capa interna.
- Exploración con lámpara de hendidura: permite ver cicatrices, edema, inflamación y calidad de la superficie ocular.
- Revisión del fondo de ojo cuando es necesario: especialmente importante si hay diabetes o sospecha de patología retiniana.
Cada estudio tiene una razón. No se pide por rutina vacía. Se pide para evitar errores de indicación.
Lo que el paciente debe preguntar
Una consulta útil no termina con “usted necesita cirugía”. Debe dejar claro qué se va a hacer, por qué esa técnica es la mejor y qué resultado funcional se espera.
Estas preguntas ayudan mucho:
- Qué capa de mi córnea está afectada
- Si existe una alternativa menos invasiva
- Cuánto tiempo tardará en estabilizarse mi visión
- Qué cuidados necesitaré al volver a casa
- Cómo influyen la diabetes, catarata o problemas de retina en mi caso
Si quiere prepararse para una consulta más completa, esta página sobre valoración de ojos le da una idea de qué se revisa y por qué esos datos cambian la decisión.
El mejor plan quirúrgico no nace del nombre de la cirugía. Nace de medir bien el ojo y escuchar bien al paciente.
Qué cambia cuando la evaluación es personalizada
Dos personas con el mismo diagnóstico general pueden necesitar decisiones distintas. Una puede priorizar estabilidad. Otra, rapidez de recuperación. Otra, menor riesgo de rechazo. Otra necesita además que el tratamiento sea compatible con un ojo diabético o con cirugías previas.
Por eso, la evaluación preoperatoria no es un trámite. Es el momento donde se construye la seguridad del procedimiento. Cuando eso se hace bien, el paciente deja de sentir que “lo van a operar del ojo” y empieza a entender exactamente qué van a corregir.
Riesgos y Recuperación Qué Esperar Después del Procedimiento
La mayoría de los pacientes no me preguntan primero por la técnica. Me preguntan si va a doler, cuánto van a ver y qué puede salir mal. Es una preocupación totalmente válida.
La respuesta honesta es esta. Toda cirugia de cornea requiere vigilancia cuidadosa. Pero también es cierto que hoy contamos con técnicas más selectivas y con seguimientos muy precisos que ayudan a detectar problemas temprano.

Qué puede sentirse al inicio
En los primeros días es común notar visión borrosa, sensación de arenilla, lagrimeo, reflejos molestos y cansancio visual. Eso no significa que algo vaya mal. El ojo recién operado está adaptándose.
Lo importante es distinguir entre molestias esperables y señales de alarma. Una recuperación normal requiere paciencia. La visión no siempre “despierta” de golpe.
Riesgos que conviene conocer sin dramatizar
Los riesgos dependen del tipo de cirugía, pero entre los más relevantes están:
- Rechazo del injerto: puede presentarse en trasplantes parciales o completos.
- Infección: exige atención inmediata.
- Astigmatismo irregular: puede hacer que la visión tarde más en afinarse.
- Aumento de presión ocular o glaucoma: especialmente si se usan esteroides o existen factores de riesgo.
- Edema persistente o falla de adherencia del injerto: más relacionado con ciertas técnicas endoteliales.
En adultos mayores, el seguimiento merece todavía más atención. En Nuevo León, el 35% de los trasplantes corneales en 2025 fueron en mayores de 65 años, y hubo una tasa de rechazo 25% mayor cuando coexistían diabetes o cataratas. En ese mismo contexto, la técnica DMEK redujo la recuperación a 3 meses, según esta referencia sobre trasplantes corneales y recuperación en pacientes mayores.
Ese dato importa mucho en Monterrey, donde muchos pacientes no llegan con un solo problema ocular. Llegan con córnea, retina, catarata y diabetes coexistiendo en el mismo ojo.
Qué cuidados sí cambian el resultado
La recuperación no depende solo de la cirugía. Depende de cómo se cuida ese ojo después.
- Use sus gotas como se indicaron: Saltarse dosis puede afectar inflamación, presión o riesgo de rechazo.
- No se talle el ojo: Aunque sienta comezón o arenilla.
- Respete sus citas: Muchas complicaciones se detectan antes de que el paciente las note.
- Proteja el ojo al dormir si se lo indican: Esto evita presión o golpes accidentales.
- Reporte cambios bruscos: Dolor importante, enrojecimiento intenso o baja súbita de visión requieren revisión.
Para muchos pacientes resulta útil revisar una guía enfocada en trasplante de córnea y recuperación, porque responde dudas prácticas del día a día.
Cuándo suele regresar la rutina
Volver a actividades normales depende del procedimiento y de la respuesta del ojo. Algunas personas retoman tareas ligeras pronto. Otras necesitan más tiempo para que la visión sea funcional, sobre todo si hubo suturas, edema previo o enfermedad ocular adicional.
Lo más importante es no comparar su recuperación con la de otra persona. En córnea, el reloj lo marca el tejido.
Este video ayuda a entender mejor esa etapa de adaptación y seguimiento:
Si su visión mejora de forma gradual, eso suele ser normal. Si empeora de forma súbita, no espere a “ver si mañana amanece mejor”.
Resultados Visibles Cómo Cambiará su Visión y su Vida
La recuperación visual no se resume en una línea del expediente. Se siente en momentos cotidianos. Volver a leer el mensaje del celular sin acercarlo demasiado. Reconocer la cara de un familiar desde la puerta. Caminar en un centro comercial sin sentir que todo está empañado o deslumbrante.
Cambios que el paciente suele notar
A veces la primera ganancia no es “ver perfecto”. Es recuperar confianza. Quien dejó de manejar de noche por halos puede empezar a sentirse más seguro. Quien dependía de aumentar el brillo de todas las pantallas nota menos esfuerzo. Quien ya no disfrutaba coser, cocinar, leer o usar herramientas vuelve a hacerlo con menos frustración.
En otros casos, el cambio principal es de comodidad. Menos ardor. Menos sensación de cuerpo extraño. Menos días perdidos por visión fluctuante.
Expectativas realistas, no promesas vacías
No todos los ojos llegan al mismo punto final. El resultado depende de la enfermedad original, de la salud de la retina, del nervio óptico, de si hay diabetes y del tipo de cirugía realizada.
Eso no quita valor al tratamiento. Una mejora funcional puede transformar la vida aunque todavía se necesiten lentes, alguna graduación residual o seguimiento prolongado.
- Algunos pacientes priorizan nitidez: Quieren leer mejor o trabajar en pantalla.
- Otros buscan estabilidad: Que la córnea deje de empeorar.
- Otros necesitan independencia básica: Desplazarse con seguridad, ver escalones, cocinar o identificar rostros.
A veces el éxito no es “ver como antes”. Es volver a hacer lo que había dejado de hacer por culpa de la visión.
El resultado más importante
El cambio más profundo suele ser emocional. Cuando la vista falla, también se afecta la autonomía. Muchas personas dejan de salir solas, de conducir, de disfrutar reuniones o de hacer pendientes simples por inseguridad.
La cirugía corneal, cuando está bien indicada, abre una puerta real a recuperar esa autonomía. No solo mejora una imagen. Mejora la relación del paciente con su rutina, su familia y su propia tranquilidad.
Por Qué Elegir al Dr. Michael Rod para su Cirugía de Córnea en Monterrey
En una cirugía ocular delicada, la pregunta no es solo quién opera. La pregunta es quién entiende todo el contexto del ojo que va a operar.
En Monterrey, eso pesa todavía más. Muchos pacientes que buscan cirugia de cornea también viven con diabetes, retinopatía, cirugías previas o cambios propios de la edad. En esos casos, la córnea no puede evaluarse de forma aislada. Hay que ver el panorama completo.

La realidad local importa
Muchas guías en internet hablan de trasplantes de forma abstracta. Pero en México, la lista de espera para un trasplante de córnea supera los 10,000 pacientes, y esta situación se vuelve más delicada en Monterrey por la alta prevalencia de diabetes, como explica esta referencia sobre lista de espera para trasplante de córnea y alternativas.
Ese dato cambia la conversación clínica. No basta con decir “necesita un trasplante” y dejar al paciente esperando. Hay que saber cuándo conviene explorar alternativas como cross-linking, cuándo vale la pena ganar tiempo con otras medidas y cómo vigilar de cerca un ojo con riesgo de perder visión funcional mientras se define el siguiente paso.
Lo que diferencia a un especialista integral
El Dr. Michael Rod aporta un punto especialmente valioso para pacientes complejos. Su formación en oftalmología y retina permite valorar no solo la córnea, sino también lo que ocurre detrás de ella.
Eso es muy relevante en personas con:
- Diabetes y retinopatía diabética
- Cirugías oculares previas
- Catarata coexistente
- Edema macular u otros problemas retinianos
- Visión limitada por más de una causa al mismo tiempo
Cuando un médico entiende córnea dentro del contexto completo del ojo, el plan deja de ser genérico. Se vuelve personalizado y más seguro.
Explicaciones claras también son parte del tratamiento
Muchos pacientes llegan agotados por términos técnicos. “Trasplante”, “lamelar”, “endotelio”, “rechazo”, “injerto”. Todo eso puede sonar abrumador si nadie lo aterriza a lenguaje simple.
Una de las fortalezas más valiosas del Dr. Michael Rod es precisamente esa capacidad de explicar con claridad. El paciente entiende qué tiene, qué opciones existen y por qué se recomienda una sobre otra. Esa claridad reduce miedo, mejora adherencia al tratamiento y ayuda a tomar decisiones con calma.
Elegir cirujano también es elegir cómo lo van a acompañar antes, durante y después del procedimiento.
Monterrey necesita seguimiento cercano, no solo cirugía
En córnea, el resultado no termina en quirófano. Se construye en las revisiones, en el ajuste de gotas, en la detección temprana de inflamación y en la coordinación con otros tratamientos oculares cuando hacen falta.
Eso es particularmente importante en pacientes mayores, diabéticos o con problemas retinianos. Una visión que no mejora como se esperaba puede deberse a la córnea, pero también a la mácula, al nervio óptico o a la presión ocular. Tener un especialista que integra esas variables cambia la calidad del seguimiento.
Si busca atención oftalmológica especializada en el área metropolitana, puede conocer más sobre la clínica oftalmológica en Monterrey.
Cuándo vale la pena pedir una valoración
Considere agendar una revisión si le pasa alguna de estas situaciones:
- Su graduación cambia con frecuencia: En especial si ya le mencionaron queratocono o irregularidad corneal.
- La visión sigue borrosa después de otra cirugía: Conviene revisar si la córnea participa en el problema.
- Tiene diabetes y nota visión cada vez menos estable: No siempre es solo retina.
- Le dijeron que necesita trasplante y quiere una segunda opinión: A veces hay alternativas más selectivas.
- Le preocupa su recuperación o sus riesgos por edad: Un plan adaptado hace una gran diferencia.
La elección del especialista correcto no debe basarse solo en el nombre del procedimiento. Debe basarse en la capacidad de diagnosticar con precisión, explicar con honestidad y acompañar al paciente hasta recuperar la mejor función visual posible.
Si nota visión borrosa, halos, cambios frecuentes en su graduación o le han dicho que podría necesitar cirugia de cornea, agende una valoración en la Clínica Oftalmológica del Dr. Michael Rod. El Dr. Michael Rod ofrece una evaluación integral, clara y humana para pacientes de Monterrey y su área metropolitana, especialmente si también vive con diabetes, catarata o problemas de retina. Dar el siguiente paso a tiempo puede marcar la diferencia en su visión y en su calidad de vida.

