A veces el problema no es el lente. Es la “ventana” del ojo.
Si hoy sientes que ves como a través de un cristal rayado, opaco o empañado, aunque ya cambiaste graduación, usaste gotas o probaste distintos tratamientos, es comprensible que estés frustrado. Muchos pacientes llegan a consulta con esa sensación. Leen, manejan o reconocen caras con más dificultad, y empiezan a preguntarse si su visión volverá a ser clara.
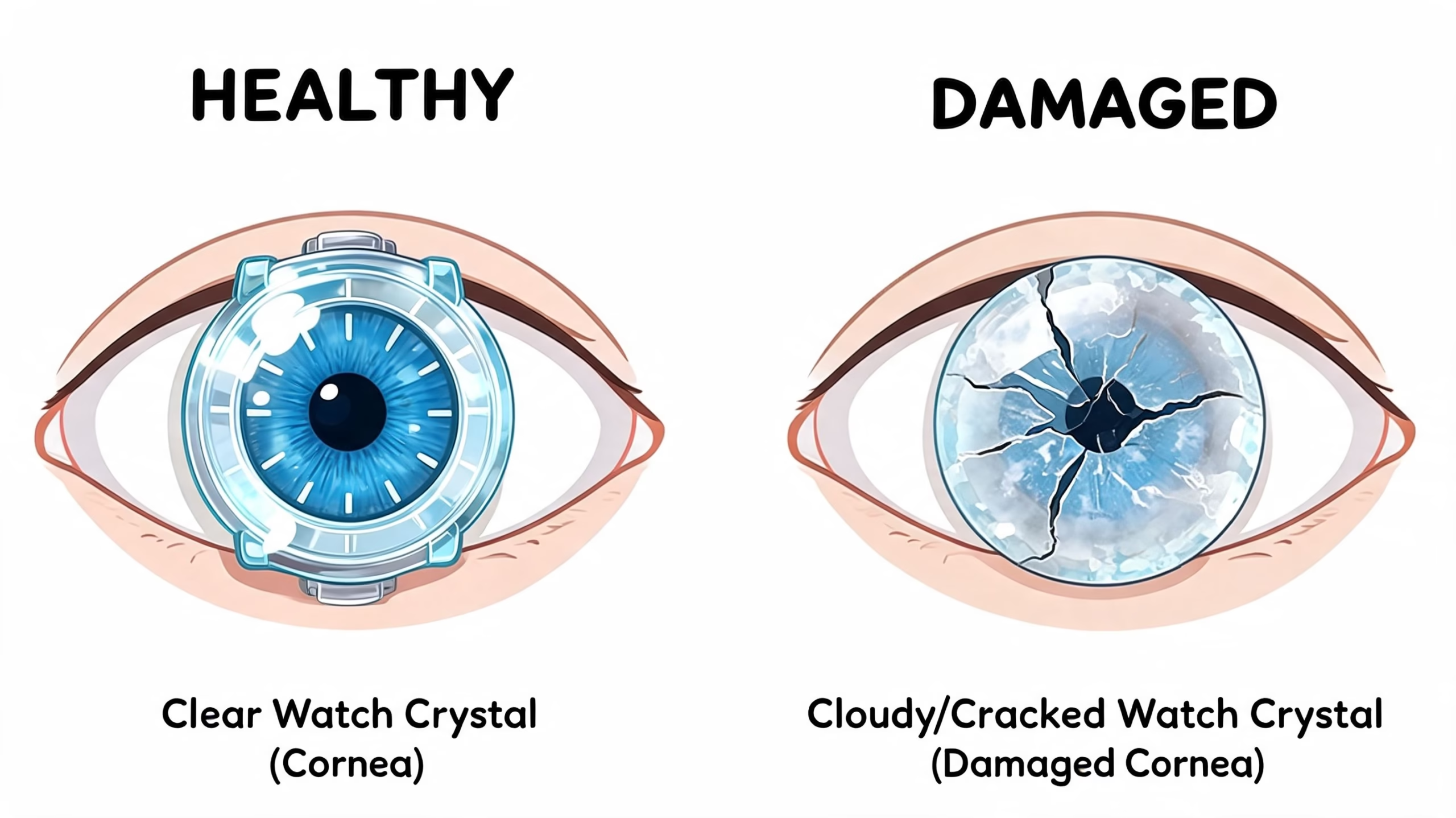
La córnea es la capa transparente que está al frente del ojo. Puedes imaginarla como el cristal de un reloj o la lente frontal de una cámara. Si esa estructura pierde transparencia, se deforma o se daña, la imagen deja de enfocarse bien. En algunos casos, cuando otras alternativas ya no ayudan lo suficiente, el trasplante de córnea puede ser la opción que devuelva claridad visual y calidad de vida.
En México, las causas más frecuentes que llevan a esta cirugía son las ectasias corneales como el queratocono (38.27%) y la descompensación corneal o queratopatía bullosa (20.88%), según un análisis clínico publicado en Dialnet sobre indicaciones y resultados del trasplante corneal en México. Es decir, no se trata de una cirugía rara o “extraña”. Es un procedimiento bien establecido, pero siempre debe indicarse con criterio.
También quiero aclarar algo que suele generar confusión. Un trasplante de cornea mexico no empieza en quirófano. Empieza con una valoración oftalmológica completa para entender por qué la córnea está fallando y, sobre todo, para revisar el resto del ojo. Esto es especialmente importante si además tienes retinopatía diabética, edema macular, antecedentes de inyecciones intravítreas o cirugía previa.
La córnea puede estar lista para una cirugía, pero si la retina está enferma y no se detecta a tiempo, el resultado visual final puede decepcionar al paciente.
Tomar una buena decisión requiere información clara. Eso es lo que encontrarás a continuación.
Introducción Una Nueva Oportunidad para tu Visión
Llegas a consulta porque notas la vista nublada, las luces se dispersan y cada vez dependes más de acercarte las cosas para distinguirlas. Alguien te dice que quizá necesitas un trasplante de córnea y, de inmediato, aparece la inquietud: si tengo diabetes, si ya me hablaron de retina, si además veo manchas o tengo antecedente de inyecciones, ¿realmente una cirugía de córnea va a resolver mi problema?
Esa es la pregunta correcta.
El trasplante de córnea puede ofrecer una nueva oportunidad visual, pero el beneficio real depende de identificar con precisión qué parte del ojo está limitando la visión. La córnea funciona como el vidrio frontal de una cámara. Si está opaca, hinchada o deformada, la imagen entra mal. Sin embargo, la retina es la película o el sensor que recibe esa imagen. Si la córnea se reemplaza bien pero la retina está dañada, la mejoría puede ser menor de lo esperado.
Por eso, un buen candidato a trasplante no se define solo por una córnea enferma. Se define por una evaluación completa y honesta del ojo entero.
Esto cobra todavía más importancia en personas con retinopatía diabética, edema macular, glaucoma, catarata avanzada o antecedentes de cirugías previas. En estos casos, la pregunta no es solo si hace falta un injerto. La pregunta es en qué orden conviene tratar cada problema para darle a ese injerto una verdadera posibilidad de éxito visual.
Qué debe entender el paciente desde el principio
Un trasplante corneal no es una solución automática para cualquier baja visual. Es una cirugía indicada cuando la córnea ya no permite ver con la calidad suficiente y otras opciones no ofrecen una mejoría razonable.
Antes de pensar en fecha de cirugía, conviene aclarar tres puntos:
- Cuál es la principal causa de la mala visión. A veces la córnea llama la atención, pero la limitación más importante está en la retina o en el nervio óptico.
- Qué capa corneal está enferma. No todos los trasplantes son iguales, y la técnica cambia según la parte dañada.
- Qué otras enfermedades pueden afectar el resultado. En un paciente con diabetes, revisar la retina antes de operar la córnea puede cambiar por completo el pronóstico.
Idea práctica: una córnea más transparente no garantiza por sí sola una visión nítida. La calidad visual final depende de que córnea, retina y resto del ojo trabajen en conjunto.
También ayuda quitar una idea que suele asustar. Escuchar la palabra “trasplante” no significa que estés frente a una situación extraordinaria o fuera de control. En oftalmología, se trata de una cirugía muy especializada, con técnicas bien establecidas y con indicaciones cada vez más precisas. El punto decisivo no es solo operar. Es operar al paciente correcto, en el momento correcto y después de estudiar también la retina si existe una enfermedad coexistente.
Esa valoración cuidadosa es lo que convierte una decisión difícil en una decisión informada.
Qué es un Trasplante de Córnea y Quién lo Necesita
La córnea es la ventana frontal del ojo. Si esa ventana se vuelve opaca, irregular o se llena de líquido, la luz deja de entrar de forma limpia y la imagen pierde nitidez, como ocurre cuando un parabrisas está rayado o empañado.
Un trasplante de córnea reemplaza el tejido corneal que ya no puede cumplir bien su función por tejido sano de un donante. A veces se sustituye toda la córnea. En otros casos, solo se cambia la capa enferma, que es una opción más precisa y, para muchos pacientes, más conveniente.
Qué problemas pueden llevar a esta cirugía
Las razones más frecuentes suelen agruparse en cuatro escenarios clínicos:
- Córnea deformada o adelgazada, como en el queratocono avanzado.
- Córnea hinchada, por falla de las células internas que la mantienen transparente.
- Cicatrices, después de infecciones, golpes o inflamación.
- Fracaso de un injerto previo, cuando un trasplante anterior pierde claridad con el tiempo.
El punto clave es este. El trasplante se indica cuando la córnea es una limitación real para ver y cuando otras alternativas ya no ofrecen una mejoría suficiente.
Quién suele necesitarlo
Un paciente puede ser candidato si presenta visión borrosa persistente, distorsión, halos, mala tolerancia a lentes de contacto especializados o dolor por edema corneal. Aun así, esos síntomas por sí solos no confirman la necesidad de cirugía.
La decisión depende de una pregunta más precisa: ¿la córnea es la principal causa de la baja visual en este momento?
Esa pregunta cambia por completo la consulta. En una persona con queratocono avanzado, la respuesta puede ser sí. En otra con córnea opaca y retinopatía diabética, la respuesta puede ser parcial, porque la retina también está limitando la visión. En ese escenario, operar la córnea sin revisar primero el fondo del ojo puede crear expectativas poco realistas.
Por eso, antes de indicar cirugía, conviene valorar el ojo como un sistema completo. Si quieres conocer con más detalle cómo se estudian estas enfermedades y sus opciones de tratamiento, puede ser útil esta guía sobre cirugía de córnea y valoración especializada.
No todos los trasplantes reemplazan lo mismo
Aquí suele haber confusión. “Trasplante de córnea” no describe una sola operación.
Algunas cirugías sustituyen toda la córnea. Otras cambian solo la parte dañada. Esa diferencia importa porque afecta la recuperación, la estabilidad del ojo y la forma en que planificamos el seguimiento, sobre todo si también hay enfermedad de retina.
| Enfoque | Qué reemplaza | Cuándo suele usarse |
|---|---|---|
| PKP | Toda la córnea | Cuando el daño compromete muchas capas |
| DSAEK | Capas internas posteriores | Cuando el problema está en el endotelio |
| DMEK | La capa más interna y delgada | Cuando se busca una sustitución más selectiva |
Por qué el perfil del paciente importa tanto
Dos personas con una córnea “dañada” pueden necesitar decisiones muy distintas. Una puede mejorar con lentes esclerales. Otra puede requerir trasplante. Y una tercera necesita primero controlar inflamación, glaucoma o retina antes de pensar en injerto.
Esto es especialmente importante en pacientes con diabetes, retinopatía diabética o edema macular. Si la retina está afectada, la transparencia de la nueva córnea ayuda, pero no corrige por sí sola el problema visual de fondo. En otras palabras, cambiar el vidrio de una ventana mejora la entrada de luz, pero la imagen final también depende de la cámara que está detrás.
En un paciente con enfermedad corneal y retiniana al mismo tiempo, el objetivo no es solo lograr una córnea transparente. El objetivo es obtener la mejor visión útil posible con un plan realista y bien coordinado.
Esa es la razón por la que un buen candidato a trasplante no se define solo por la córnea que tiene, sino por el estado de todo el ojo y por lo que esa cirugía puede aportar de manera concreta a su vida diaria.
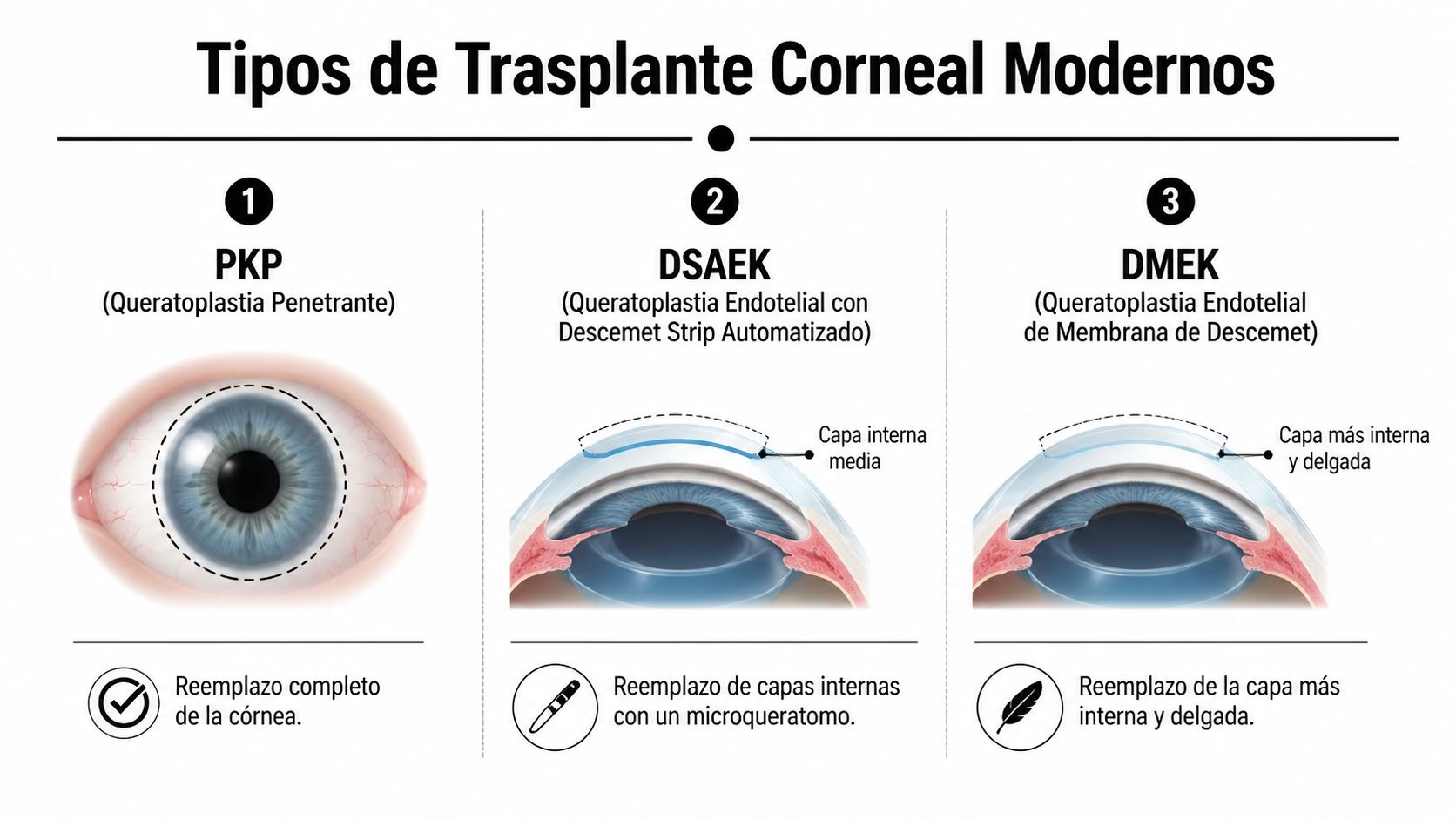
Tipos de Trasplante Corneal Modernos PKP DSAEK y DMEK
Las técnicas actuales no son iguales entre sí. Decir “me van a hacer un trasplante de córnea” no basta. Lo importante es saber qué capa está dañada y qué técnica corrige exactamente ese problema.
PKP cuando hay daño de espesor completo
La queratoplastia penetrante o PKP reemplaza toda la córnea. Es la técnica clásica.
Se indica cuando el daño no está limitado a una sola capa. Por ejemplo, si hay una cicatriz profunda, deformación marcada o múltiples capas comprometidas. Su ventaja es que resuelve problemas extensos. Su desventaja es que implica más suturas, una recuperación más larga y mayor impacto estructural sobre el ojo.
DSAEK cuando el problema está atrás
La DSAEK sustituye las capas internas posteriores de la córnea usando un injerto lamelar. Se utiliza sobre todo en enfermedad endotelial.
Para muchos pacientes, esta opción representa un punto medio útil. No cambia toda la córnea y evita parte de la complejidad visual y biomecánica de una PKP. Si quieres revisar una explicación clínica más amplia sobre cirugía corneal, puede ser útil esta guía de cirugía de córnea.
DMEK cuando se busca máxima selectividad
La DMEK reemplaza solo la membrana de Descemet y el endotelio. Es una técnica muy fina, pensada para casos donde la alteración está en esa capa interna.
Su lógica es sencilla. Si lo enfermo está en una capa muy específica, no hace falta cambiar tejido sano de más. Esa precisión suele traducirse en mejor calidad óptica y menos alteración de la superficie corneal.
Comparativa de Técnicas de Trasplante de Córnea
| Característica | PKP (Penetrante) | DSAEK (Lameral Posterior) | DMEK (Lameral Endotelial) |
|---|---|---|---|
| Tejido reemplazado | Toda la córnea | Capas posteriores | Capa interna más delgada |
| Indicada cuando | Hay daño amplio o profundo | Falla endotelial | Falla endotelial selectiva |
| Suturas | Más relevantes | Menores o menos determinantes | Menor impacto superficial |
| Recuperación visual | Más lenta | Intermedia | Suele ser más rápida |
| Riesgo de rechazo | Mayor exposición de tejido | Menor que PKP | Menor al ser más selectiva |
| Utilidad en ojos complejos | Puede ser necesaria | Frecuente en casos adecuados | Muy valiosa si la indicación está bien definida |
Cómo se decide entre una y otra
La decisión no se toma por moda ni por preferencia del paciente. Se toma por anatomía, diagnóstico y salud global del ojo.
En consulta solemos revisar:
- La capa enferma de la córnea
- El estado del cristalino y la presión ocular
- La presencia de retinopatía diabética, edema macular o cirugías previas
- La capacidad del paciente para cumplir el seguimiento
Un buen plan quirúrgico empieza antes de tocar la córnea. Empieza con una revisión del fondo de ojo, porque el paciente quiere ver mejor con todo el ojo, no solo con una parte.
En pacientes con diabetes, esa revisión es todavía más importante. Si la retina no está estable, el resultado visual puede quedarse corto aunque el injerto esté perfecto.
El Proceso del Trasplante de Córnea Paso a Paso
La mejor forma de bajar la ansiedad es saber qué ocurre en cada fase. El proceso suele sentirse más manejable cuando el paciente entiende qué se revisa, qué pasa el día de la cirugía y qué esperar al regresar a casa.
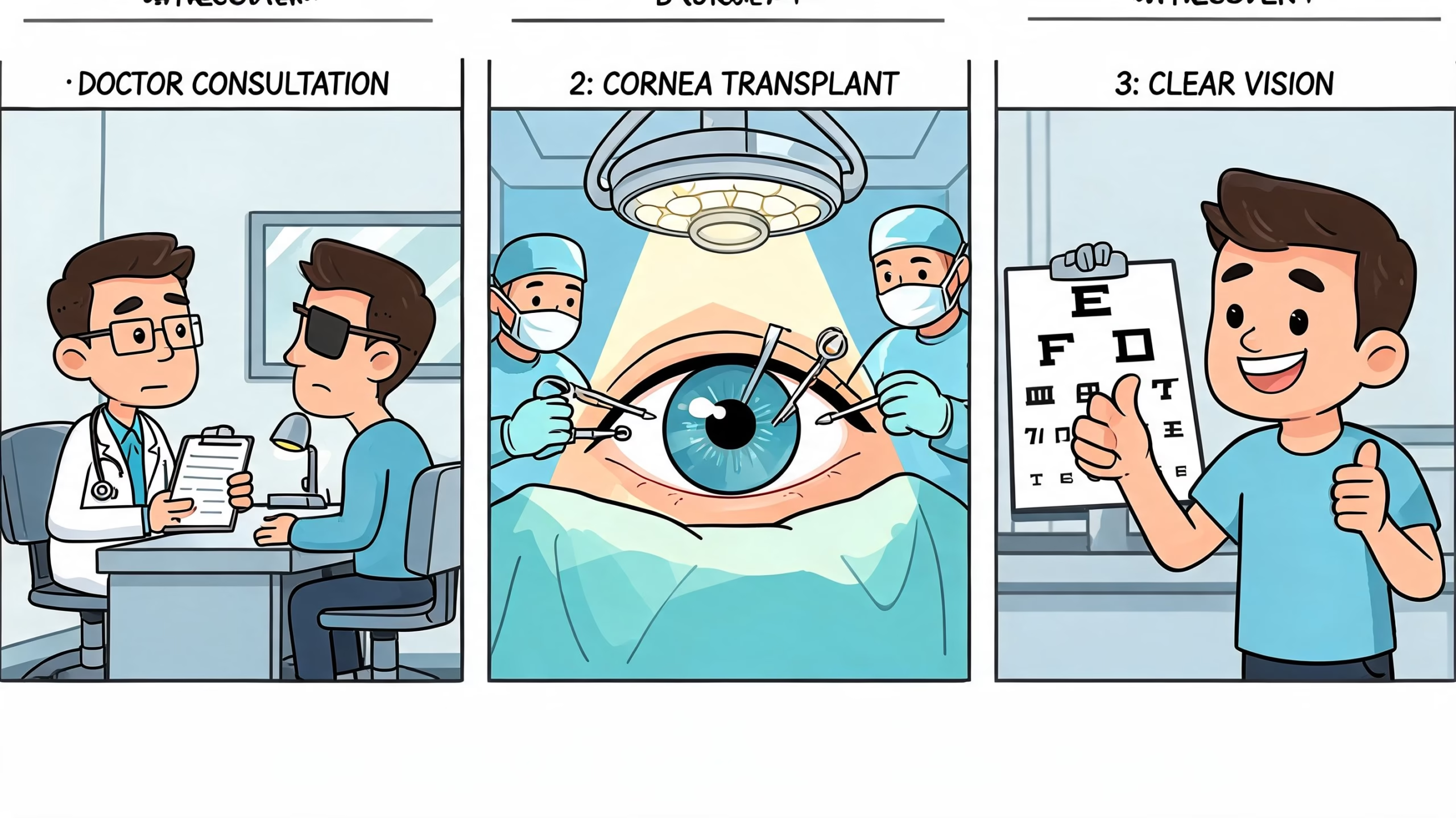
Antes de la cirugía
La fase preoperatoria define buena parte del pronóstico. Aquí no basta con mirar la córnea al microscopio. Hay que medirla, revisar su grosor, su forma y confirmar qué capa está afectada.
También es indispensable revisar retina y nervio óptico. En pacientes con diabetes, antecedentes de inyecciones o baja visual desproporcionada, el estudio del fondo de ojo puede cambiar por completo el plan. Una valoración oftalmológica integral permite detectar si hay edema macular, hemorragias, isquemia o secuelas que limiten el beneficio visual.
El día del procedimiento
La cirugía suele realizarse en quirófano, con anestesia local o el esquema que el equipo considere más adecuado para tu caso. El paciente llega con estudios previos, se confirma el ojo a operar y se revisa el tejido asignado.
Durante el procedimiento, el cirujano retira el tejido enfermo o la capa alterada y coloca el injerto donado. La técnica cambia si es PKP, DSAEK o DMEK, pero el principio es el mismo. Reemplazar solo lo que está fallando y preservar el resto del ojo en las mejores condiciones.
Las primeras horas y la primera semana
Después de la cirugía, es normal notar visión borrosa, sensación de cuerpo extraño, lagrimeo y cierta molestia. Eso no significa que algo vaya mal. El ojo acaba de pasar por un procedimiento delicado y necesita tiempo para desinflamarse.
Las instrucciones importan mucho:
- Usa tus gotas exactamente como te las indiquen
- No te talles el ojo
- Acude a tus revisiones aunque te sientas bien
- Reporta de inmediato dolor intenso, enrojecimiento marcado o caída súbita de la visión
Este video ayuda a entender de forma visual lo que muchos pacientes preguntan en consulta sobre cirugía ocular y recuperación:
Qué suele preocupar más al paciente
No ver nítido desde el primer día genera angustia. Es una preocupación muy común. La realidad es que la visión suele cambiar gradualmente, y en algunos casos hay altibajos mientras la córnea se estabiliza.
Otra duda frecuente es si volverán a usarse lentes. Muchas veces sí. El trasplante busca recuperar transparencia y función, pero no siempre deja una óptica perfecta por sí sola.
La cirugía puede rescatar visión. El seguimiento fino, el control de la inflamación y la corrección óptica posterior son los que convierten esa mejoría en visión útil para la vida diaria.
Recuperación Riesgos y Resultados Esperados
Dos pacientes pueden salir de cirugía el mismo día y vivir recuperaciones muy distintas. Uno empieza a notar cambios útiles pronto. Otro tarda más semanas o meses en ver con claridad. Esa diferencia no siempre significa que algo esté mal. Muchas veces refleja el tipo de trasplante, el estado previo de la córnea y, algo que a menudo se pasa por alto, la salud de la retina.
Después de un trasplante de córnea, el ojo pasa por una etapa de ajuste. La nueva córnea debe mantenerse transparente, la superficie ocular necesita estabilizarse y el cerebro tiene que adaptarse a una imagen que cambia con el tiempo. Por eso el resultado real no se juzga en los primeros días.
Qué se considera una evolución normal
Durante la recuperación puede haber visión borrosa variable, deslumbramiento, lagrimeo, sensación de arenilla y cansancio visual. En injertos con suturas, la calidad de la imagen puede fluctuar más. En técnicas lamelares como DSAEK o DMEK, la recuperación visual a veces es más rápida, aunque también depende de cómo responda cada ojo.
Un punto importante es este: ver “nublado” al principio puede ser esperable. Lo que buscamos en las revisiones es que la córnea vaya desinflamándose, que el injerto siga adherido y que no aparezcan señales de rechazo o infección.
La comparación útil no es con otro paciente. Es con el plan que tu cirujano trazó para tu caso.
Riesgos que conviene reconocer pronto
Todo trasplante corneal requiere vigilancia cercana. Los problemas que más nos preocupan son rechazo del injerto, infección, aumento de la presión ocular, inflamación persistente y astigmatismo que limite la calidad visual.
Hay síntomas que merecen una llamada el mismo día:
- Enrojecimiento que va en aumento
- Dolor que no cede o se vuelve más intenso
- Disminución repentina de la visión
- Sensibilidad marcada a la luz
- Sensación de que el ojo empeora, no mejora
Si aparece alguno de estos datos, no conviene esperar a la siguiente cita. Una revisión a tiempo puede marcar una gran diferencia. Si quieres leer una explicación más detallada sobre tiempos y cuidados, puede ayudarte esta guía sobre recuperación tras trasplante de córnea.
Lo que cambia si también tienes retinopatía diabética u otra enfermedad ocular
Aquí es donde una conversación honesta cambia las expectativas. El trasplante puede devolver transparencia a la ventana del ojo. Pero si la retina, que funciona como la película o el sensor de una cámara, está dañada, la imagen final seguirá limitada aunque la córnea quede bien.
Eso ocurre en algunos pacientes con retinopatía diabética, edema macular, glaucoma avanzado o cirugías previas de retina. En esos casos, el éxito no depende solo del injerto. Depende también de que la retina esté evaluada y tratada, de que el azúcar esté razonablemente controlada y de que el plan postoperatorio considere ambos problemas a la vez.
Dicho de forma simple, una córnea más clara no puede por sí sola compensar una mácula enferma. Por eso, antes y después del trasplante, muchos pacientes necesitan seguimiento conjunto con especialista en córnea y retina.
Qué resultados visuales pueden esperarse
La meta del trasplante no es la misma en todos los ojos. En algunos pacientes, el cambio permite volver a leer, manejar ciertas tareas y ganar independencia. En otros, el objetivo principal es quitar dolor, cerrar una úlcera o conservar la estructura del ojo.
También es frecuente necesitar lentes o una graduación nueva después del injerto. A veces hace falta ajustar suturas, tratar ojo seco o esperar a que la córnea adopte una forma más estable antes de definir el resultado visual final.
La pregunta correcta no es si el ojo quedará “como nuevo”. La pregunta correcta es cuánto potencial visual tiene tu ojo completo. Córnea, retina, nervio óptico y superficie ocular.
Cuando ese análisis se hace bien desde el principio, el paciente entiende mejor qué puede esperar y toma decisiones con más calma y más confianza.
Costos y Tiempos de Espera para Trasplante en México
Llegas a consulta porque ves cada vez más borroso, ya te dijeron que podrías necesitar un trasplante y tu pregunta es muy concreta: cuánto cuesta y cuánto tiempo tardará. Es una duda razonable. También es una de las partes más confusas del proceso.
En México, no existe una sola cifra que sirva para todos. El costo cambia según el tipo de trasplante, el hospital, la ciudad, los estudios previos, el banco de ojos, los medicamentos y el seguimiento. Por eso, una cotización seria siempre parte de un diagnóstico completo. Si además tienes diabetes, glaucoma o antecedentes de tratamiento en retina, el presupuesto puede cambiar porque tu plan no incluye solo la cirugía de córnea, sino la preparación del ojo y la vigilancia posterior.
En la práctica, conviene separar el tema en dos partes. Una es el procedimiento. La otra es todo lo que lo rodea.
Qué suele modificar el costo real
Un trasplante de córnea se parece más a un proceso que a un evento aislado. El paciente paga, o debe prever, varios componentes:
- valoración preoperatoria y estudios
- técnica indicada, como PKP, DSAEK o DMEK
- honorarios del cirujano y del hospital
- tejido corneal y gestión del banco de ojos
- medicamentos, consultas y posibles ajustes posteriores
Si quieres revisar con más detalle los factores que suelen cambiar el costo de un trasplante de córnea en México, esa guía puede orientarte antes de pedir una valoración presencial.
Por qué el tiempo de espera no es igual para todos
La espera depende de la disponibilidad de tejido y del centro donde serás atendido. También influye la urgencia del caso. Un ojo con riesgo de perforación, infección severa o dolor importante no se programa igual que un trasplante óptico electivo.
Aquí suele haber una confusión frecuente. Estar en lista no significa solo “esperar tu turno”. Significa mantener el ojo en condiciones para que, cuando aparezca el tejido adecuado, realmente puedas operarte y aprovecharlo.
En pacientes con retinopatía diabética o edema macular, este punto merece más atención. Si la córnea se trasplanta pero la retina sigue activa o mal controlada, el resultado visual puede quedar por debajo de lo esperado. Por eso, durante la espera, a veces avanzamos en paralelo con retina, control metabólico y superficie ocular. Ese tiempo bien usado mejora el escenario quirúrgico.
Qué conviene hacer mientras llega la cirugía
No te quedes solo esperando la llamada del hospital. Hay varias medidas que sí cambian el pronóstico:
- mantener glucosa y presión ocular lo más estables posible
- tratar infección, inflamación o resequedad de la superficie ocular
- revisar retina y mácula si hay diabetes o visión limitada no explicada solo por la córnea
- acudir a controles periódicos para confirmar que la indicación sigue siendo la correcta
Dicho de forma simple, la espera sirve para preparar el terreno. Una córnea trasplantada en un ojo mal controlado tiene más obstáculos desde el primer día. Un ojo bien evaluado y bien preparado suele recorrer el postoperatorio con más orden y con expectativas más realistas.
Cómo Elegir Cirujano y Clínica Especializada en México
Elegir bien no significa solo encontrar a alguien que opere córnea. Significa encontrar un equipo que entienda todo tu ojo.
En el norte de México, la escasez de donantes puede alargar los tiempos de espera. Por eso es esencial una evaluación inicial por un especialista que detecte y maneje comorbilidades como edema corneal diabético y que pueda asegurar una derivación oportuna a centros autorizados en Monterrey, como señala el texto de Enlace Visual sobre trasplante de córnea en México.
Criterios útiles para decidir
No te fijes solo en la publicidad. Busca señales clínicas concretas.
- Certificación profesional: que el oftalmólogo esté certificado y opere dentro de un entorno hospitalario adecuado.
- Experiencia en la técnica indicada: no es lo mismo dominar PKP que DMEK.
- Evaluación integral previa: especialmente si tienes diabetes, antecedentes de láser o inyecciones intravítreas.
- Seguimiento claro: un buen cirujano también explica el postoperatorio, los riesgos y los tiempos reales.
Si estás revisando opciones locales, puede ayudarte conocer distintas clínicas oftalmológicas en Monterrey y después filtrar cuáles ofrecen el tipo de atención que tu caso requiere.
Preguntas que vale la pena hacer en consulta
No hace falta llegar sabiendo términos quirúrgicos complejos. Basta con hacer buenas preguntas.
¿Mi problema visual principal está en la córnea, en la retina o en ambas?
Esta pregunta cambia todo el plan.¿Necesito un trasplante completo o parcial?
Si el médico no te explica qué capa está dañada, todavía falta claridad diagnóstica.¿Puedo operarme si tengo diabetes activa o retinopatía diabética?
A menudo sí, pero primero hay que saber si la retina está estable y cómo coordinar ambos tratamientos.¿Qué medicamentos tendré que usar después?
El postoperatorio casi siempre implica gotas antiinflamatorias y vigilancia estrecha. Saltarlas pone en riesgo el injerto.
Un punto que suele pasarse por alto
Muchos pacientes con enfermedad corneal también tienen catarata, cambios maculares o retinopatía. Si solo se atiende una parte, la expectativa visual queda mal ajustada.
El mejor especialista para iniciar no siempre es el primero que ofrece cirugía. Es el que aclara qué necesita realmente tu ojo y en qué orden conviene tratarlo.
Preguntas Frecuentes sobre la Cirugía de Córnea
¿Puedo hacerme un trasplante si tengo retinopatía diabética y recibo inyecciones?
Muchas veces sí. Lo importante es saber si la retina está estable y si el tratamiento retiniano debe mantenerse antes o después de la cirugía. Tener diabetes o usar inyecciones intravítreas no descarta automáticamente el trasplante, pero sí obliga a una planeación más cuidadosa.
¿El trasplante de córnea duele?
Durante la cirugía, el paciente no debería sentir dolor como tal porque se usa anestesia adecuada. Después puede haber molestia, sensación de arenilla, lagrimeo y visión borrosa. Si aparece dolor fuerte o empeoramiento marcado, hay que avisar de inmediato.
¿De dónde sale la córnea donada y es segura?
El tejido proviene de donación y se asigna a través de sistemas y bancos de tejido autorizados. En México se utilizan tanto córneas de donantes nacionales como tejido importado, con protocolos médicos para su evaluación y uso clínico.
¿Después del trasplante seguiré usando lentes o gotas?
Con frecuencia sí. Muchos pacientes necesitan corrección óptica posterior y casi todos requieren gotas por un periodo importante, además de revisiones regulares. El trasplante mejora la estructura corneal, pero el resultado visual final depende también del resto del ojo y del seguimiento.
¿Si veo mejor al inicio ya puedo suspender consultas?
No. El rechazo, la inflamación y otros cambios pueden aparecer incluso cuando al principio todo parecía ir bien. El seguimiento no es un trámite. Es parte del tratamiento.
Si notas visión borrosa persistente, edema corneal, queratocono avanzado o además tienes diabetes con sospecha de retinopatía, el primer paso es una valoración completa. En la Clínica Oftalmológica del Dr. Michael Rod encontrarás una evaluación integral del ojo, con revisión de retina y fondo de ojo para definir si realmente necesitas un trasplante, en qué momento y con qué precauciones. Tu visión merece un diagnóstico claro. Agenda hoy tu cita con el Dr. Michael Rod y da el siguiente paso con seguridad.

