A veces empieza así. Lees el celular y notas que las letras se ven raras. Manejas de noche y las luces se “riegan”. O te tapas un ojo y descubres que con el otro no ves tan nítido como pensabas. Si vives con diabetes, ese cambio puede darte miedo. Y con razón.
La buena noticia es que la retinopatía diabética sí tiene tratamiento. La mala es que muchas personas esperan demasiado porque no sienten dolor, porque creen que “todavía ven bien”, o porque no saben qué sigue después del diagnóstico. Como retinólogo, eso lo veo con frecuencia en consulta: pacientes preocupados, confundidos y con muchas dudas sobre láser, inyecciones o cirugía.
Si estás buscando información clara sobre tratamiento retinopatía diabética en Monterrey, necesitas entender tres cosas. Primero, qué está pasando dentro de tu ojo. Segundo, en qué etapa estás. Tercero, qué tratamiento corresponde a tu caso y qué puedes hacer hoy para proteger tu visión.
Tu Visión y la Diabetes Comprendiendo la Amenaza Silenciosa
La retina funciona como el “sensor” del ojo. Convierte la luz en señales que tu cerebro interpreta como imágenes. La diabetes, cuando permanece por años, daña los vasos sanguíneos diminutos que alimentan esa retina. Es un daño silencioso. No suele avisar al principio.
Muchos pacientes llegan diciendo algo parecido: “Veo borroso a ratos, pero pensé que era cansancio” o “solo noto manchas cuando salgo al sol”. Ese tipo de cambios merece atención. La retinopatía diabética no siempre produce síntomas al inicio, y por eso puede avanzar mientras la persona sigue con su rutina normal.
En México, la retinopatía diabética tiene una prevalencia del 20-30% en personas con diabetes. En Monterrey reside el 12% de la población diabética del país, y la forma proliferativa alcanza el 7-10% de los casos, además de contribuir al 15% de las causas de ceguera legal en adultos mayores de 50 años, según esta revisión con datos sobre retinopatía diabética en México y Monterrey.
Lo que suele confundir al paciente
No toda visión borrosa en diabetes significa lo mismo. A veces el problema es inflamación en la mácula. Otras veces hay sangrado dentro del ojo. En algunos casos, la retina está sufriendo falta de oxígeno y empieza a formar vasos anormales.
Por eso no basta con “cambiar lentes” sin revisar el fondo de ojo.
Dato práctico: si tienes diabetes y notas visión borrosa fluctuante, manchas oscuras, dificultad para leer o cambios repentinos, necesitas valoración de retina, no solo una graduación.
También es común escuchar “mi azúcar ya está mejor, entonces el ojo se arregla solo”. Ojalá fuera así. El control de glucosa ayuda muchísimo, pero cuando ya existe daño retiniano, muchas veces hay que tratar directamente el ojo con láser, inyecciones o cirugía.
Quién debe evaluar estos casos
El especialista que se enfoca en retina y vítreo es el retinólogo. Si no tienes claro qué hace este subespecialista, puedes revisar esta explicación sobre qué es un retinólogo.
Mi mensaje para cualquier paciente con diabetes es simple. No esperes a perder visión para actuar. La ceguera por retinopatía diabética muchas veces puede prevenirse cuando detectamos el problema a tiempo y elegimos el tratamiento correcto.
Las Etapas de la Retinopatía Diabética Cuál Tienes Tú
Para entender tu diagnóstico, sirve pensar en la retina como un sistema de carreteras. Los vasos sanguíneos son las vías que llevan oxígeno y nutrientes. Cuando la diabetes los daña, esas carreteras dejan de funcionar bien.
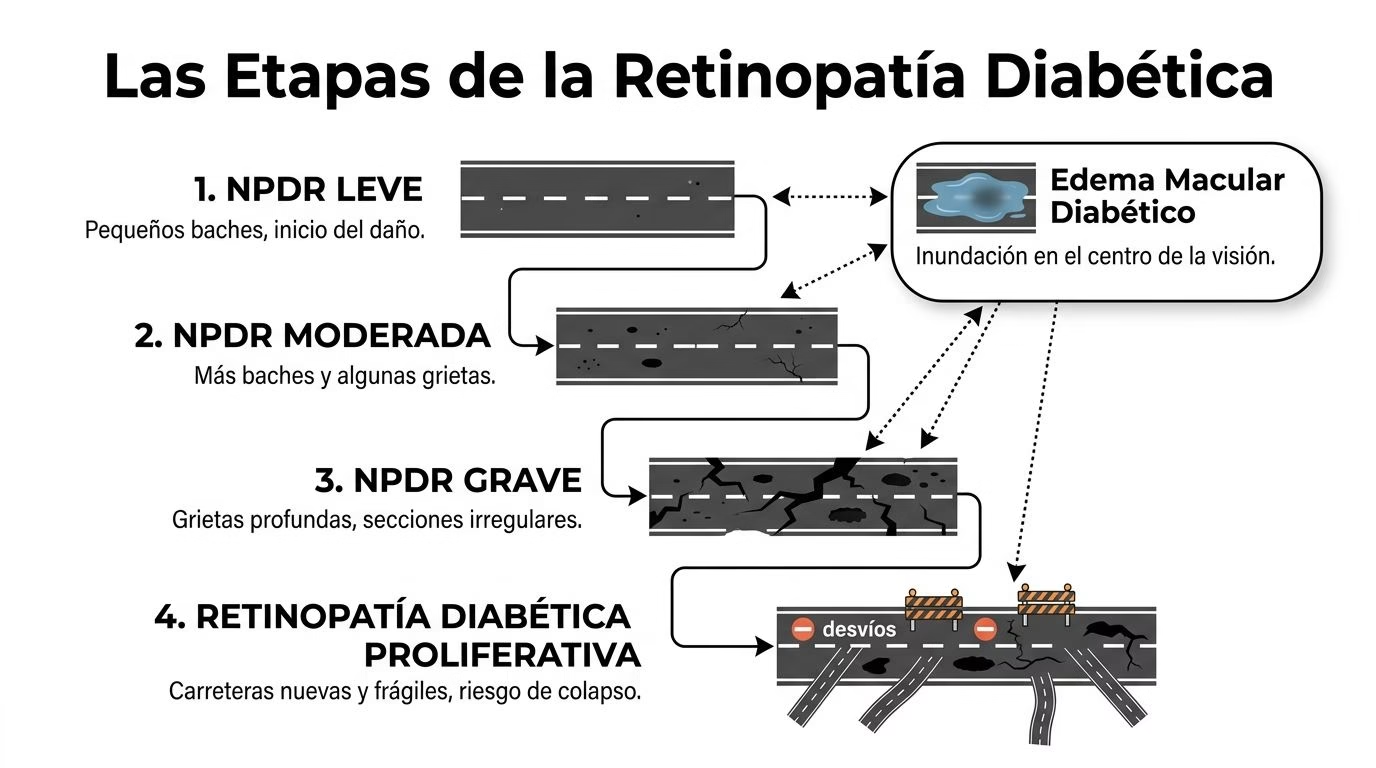
Retinopatía no proliferativa
En la etapa no proliferativa, el ojo todavía no crea vasos nuevos anormales. El daño está en las carreteras originales.
Leve: aparecen pequeños “baches”. Son microdaños iniciales en los vasos.
Moderada: ya hay más fugas y más zonas con circulación alterada.
Severa: varias carreteras están muy dañadas o bloqueadas. La retina empieza a sufrir por falta de oxígeno.
Aquí viene una confusión frecuente. “No proliferativa” no significa “sin importancia”. Una retinopatía no proliferativa severa puede estar cerca de convertirse en un problema mucho más delicado si no se vigila y trata de forma oportuna.
Retinopatía proliferativa
La etapa proliferativa ocurre cuando la retina, al no recibir suficiente oxígeno, manda señales para crear vasos nuevos. El problema es que esos vasos son frágiles, desorganizados y sangran con facilidad.
Es como si una ciudad con avenidas dañadas intentara resolver el tráfico construyendo calles improvisadas, delgadas y mal hechas. En vez de ayudar, aumentan el riesgo de colapso.
Cuando esos vasos se rompen, pueden provocar hemorragia vítrea. Si además forman tejido que jala la retina, pueden causar un desprendimiento traccional. Ahí ya hablamos de una fase avanzada y potencialmente devastadora para la visión.
La etapa importa porque define el tratamiento. No tratamos igual una fuga pequeña en la retina que un sangrado dentro del ojo o una retina bajo tracción.
Edema macular diabético
El edema macular diabético puede aparecer en distintas etapas. La mácula es el centro de la visión fina, la parte que usas para leer, reconocer caras o ver detalles.
Si retomamos la analogía de la ciudad, la mácula sería la zona más importante del centro. Cuando allí se acumula líquido, se “inunda” el área donde necesitas más precisión visual. Eso explica por qué muchos pacientes dicen: “Veo, pero no enfoco” o “las letras se ven chuecas”.
Algunas personas describen además manchas negras en la visión, sobre todo cuando hay sangrado o cambios más avanzados.
Cómo saber en qué etapa estás
No puedes saberlo solo por síntomas. Dos pacientes con la misma molestia pueden tener problemas distintos. Para ubicar la etapa necesitamos exploración de fondo de ojo y, con frecuencia, estudios de imagen como OCT.
Una forma sencilla de pensarlo es esta:
| Etapa | Qué pasa en la retina | Qué puede notar el paciente |
|---|---|---|
| No proliferativa leve | Daño inicial de vasos pequeños | A veces nada |
| No proliferativa moderada | Más fugas y alteración de circulación | Borrosidad intermitente |
| No proliferativa severa | Isquemia más marcada | Mayor riesgo de progresión |
| Proliferativa | Vasos nuevos frágiles | Sangrado, sombras, baja visual |
| Edema macular | Líquido en la mácula | Visión central borrosa |
Entender tu etapa baja mucho la ansiedad. Dejas de pensar “tengo algo en la retina” y empiezas a ver con claridad qué está ocurriendo y por qué te propusieron cierto tratamiento.
Fotocoagulación Láser Un Tratamiento Probado y Preciso
Cuando la retinopatía diabética ya entró en fase proliferativa, el láser sigue siendo una herramienta fundamental. No es un tratamiento antiguo “porque no haya otra cosa”. Sigue utilizándose porque funciona y porque en ciertos escenarios protege la visión de forma muy sólida.
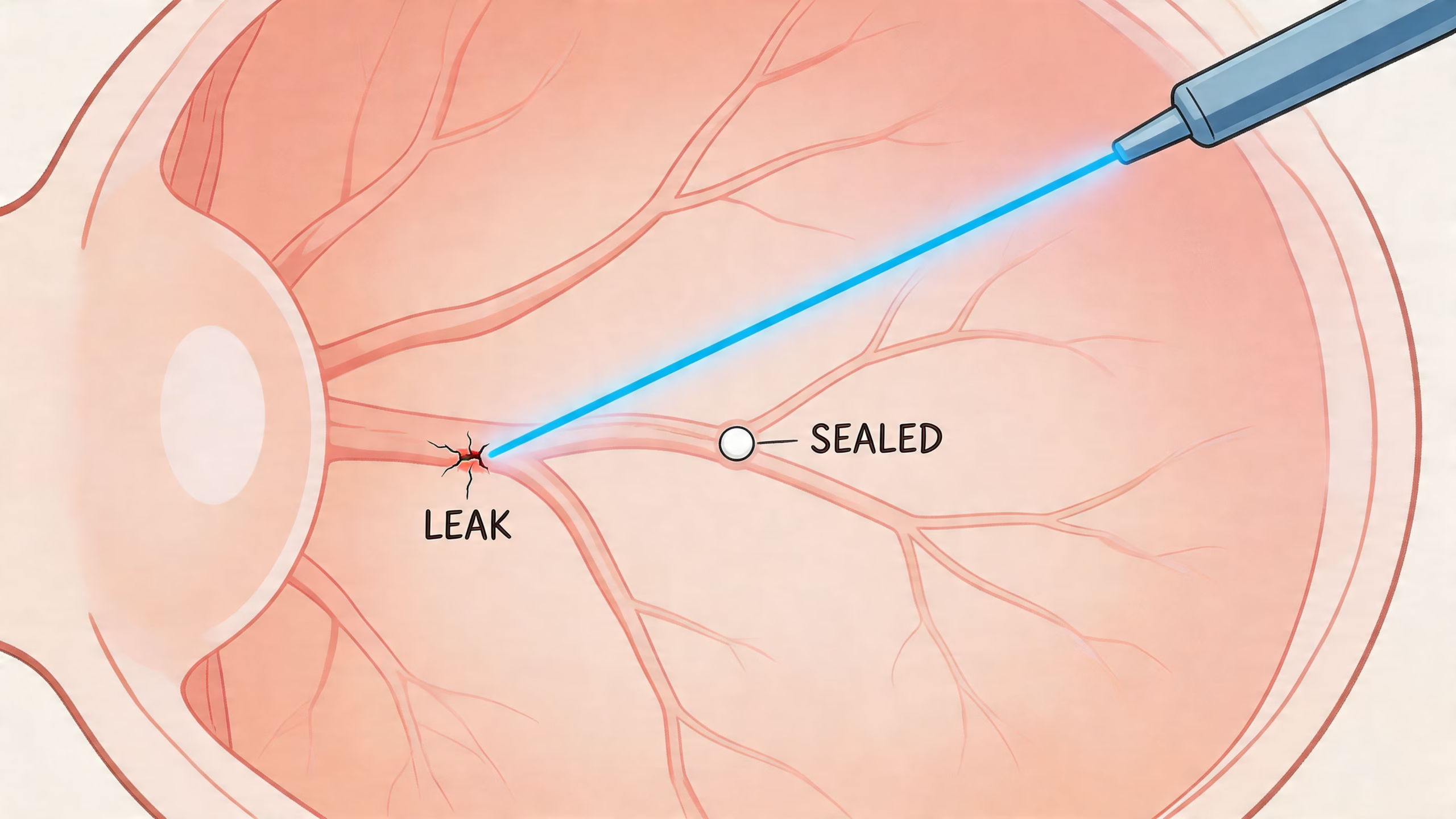
Cómo actúa el láser
Se entiende mejor con una analogía simple. Piensa en el láser como pequeños puntos de soldadura aplicados con precisión sobre zonas específicas de la retina. Su objetivo no es “quemar por quemar”. Su función es disminuir la señal que está empujando al ojo a formar vasos anormales y, en ciertos casos, sellar áreas problemáticas.
Cuando la retina sufre por falta de oxígeno, libera señales que favorecen la aparición de neovasos. El láser ayuda a bajar esa demanda de oxígeno en retina periférica y a frenar el círculo que lleva a más sangrado y más daño.
Qué siente el paciente durante el procedimiento
Este punto importa mucho porque el nombre asusta. “Láser en el ojo” suena duro. En realidad, suele ser un procedimiento ambulatorio. Se realiza con anestesia en gotas y el paciente permanece despierto.
La mayoría de las personas describen el tratamiento como destellos de luz y, a veces, algo de molestia o sensación de piquetes breves, pero no como un dolor intenso. La sesión puede variar según la cantidad de áreas a tratar.
Regla clínica: el objetivo del láser no es mejorar de inmediato la nitidez como si fuera una graduación nueva. Su meta principal es evitar que la retinopatía siga avanzando y proteger la visión útil que aún tienes.
Si quieres conocer más sobre opciones de láser ocular en Monterrey, conviene revisar que el tratamiento se adapte al tipo de lesión retiniana y no asumir que todos los láseres se usan igual.
Qué resultados podemos esperar
La fotocoagulación láser, con base en la evidencia del estudio ETDRS, reduce en 50% el riesgo de pérdida visual severa a 3 años y logra 85% de estabilización visual en casos de retinopatía diabética proliferativa, aplicando entre 1,500 y 3,000 impactos de láser, como resume esta explicación del tratamiento láser para retinopatía diabética.
Eso no significa que todos recuperen visión perdida. Significa algo muy importante: en muchísimos pacientes, el láser evita que la enfermedad siga destruyendo retina de forma acelerada.
Cuándo se elige láser y cuándo no basta solo
Hay pacientes en quienes el láser es el tratamiento principal. En otros, forma parte de una estrategia combinada. Si además existe edema macular, hemorragia vítrea o una etapa más compleja, podemos necesitar inyecciones o incluso cirugía.
Esta comparación ayuda a ubicarlo:
| Tratamiento | Indicación Principal | Objetivo del Tratamiento | Procedimiento |
|---|---|---|---|
| Láser | Retinopatía diabética proliferativa | Frenar neovasos y reducir riesgo de sangrado | Aplicaciones focales o panretinianas en consulta |
| Inyecciones intravítreas | Edema macular diabético y algunos casos con actividad vascular | Reducir fuga, inflamación y mejorar visión central | Aplicación intraocular con anestesia en gotas |
| Vitrectomía | Hemorragia vítrea persistente, tracción o desprendimiento | Limpiar el vítreo y reparar complicaciones avanzadas | Cirugía en quirófano |
Qué pasa después del láser
Después de la sesión, algunas personas notan visión algo borrosa por horas o destellos residuales. Otras vuelven a su rutina con pocas molestias. El seguimiento es clave. El láser no reemplaza el control de glucosa, presión arterial ni las revisiones periódicas.
Si te propusieron fotocoagulación, no pienses “ya llegué al final”. Piensa esto: estamos interviniendo para evitar una etapa peor.
Inyecciones Intravítreas El Avance que Salva la Visión Central
La frase que más escucho cuando menciono este tratamiento es: “Doctor, ¿una inyección en el ojo?”. La reacción es completamente normal. Suena impresionante. Pero también es una de las herramientas más valiosas que tenemos cuando la diabetes afecta la mácula y empieza a borrar el centro de tu visión.
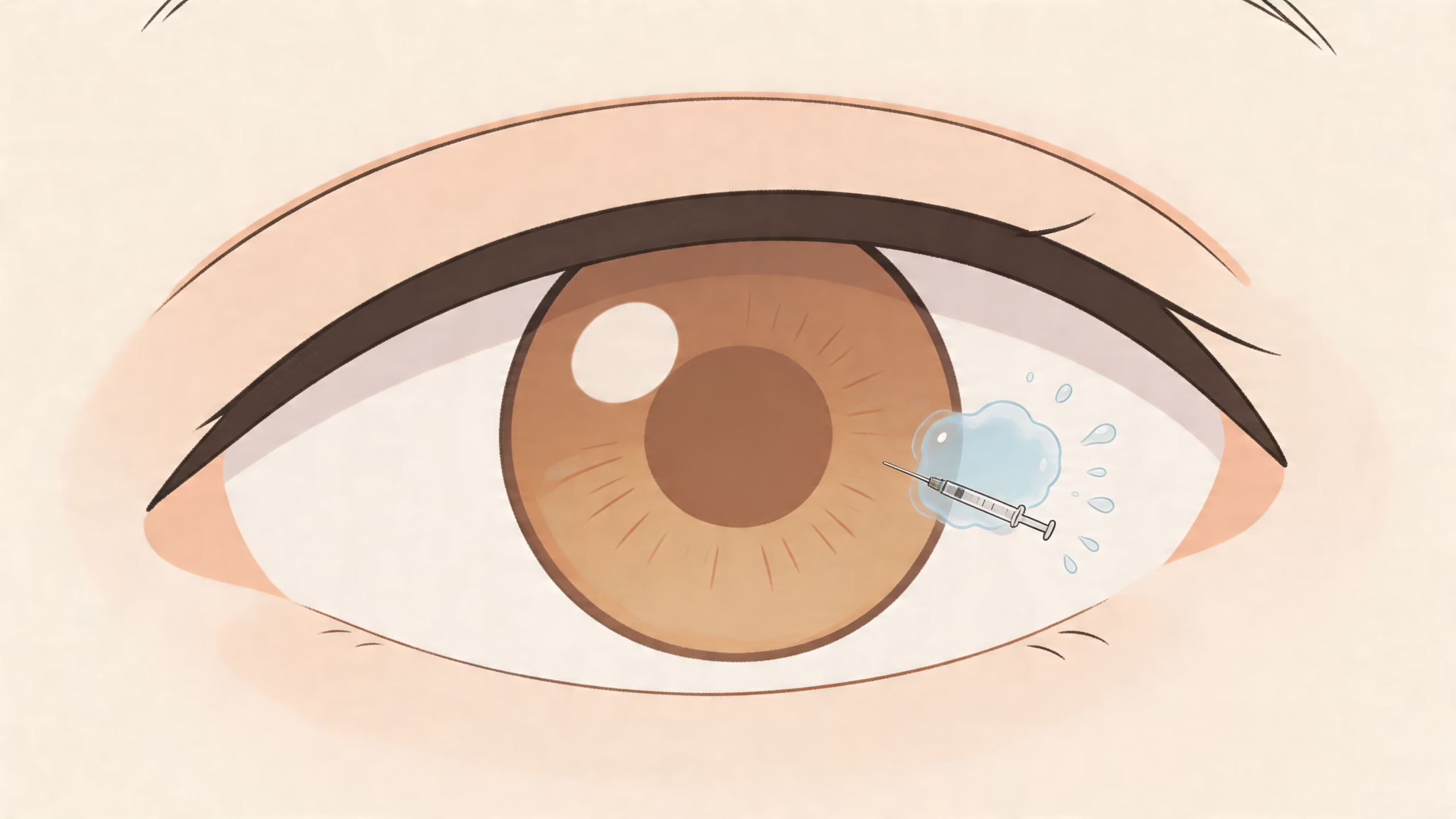
Por qué se usan
En muchos pacientes, el problema principal no es un gran sangrado sino el edema macular diabético. La retina central se inflama y acumula líquido. El culpable frecuente es una señal química llamada VEGF, que favorece fuga vascular y empeora la calidad de la visión.
Yo suelo explicarlo así: el VEGF es como una orden equivocada que el ojo envía cuando está bajo estrés. Le dice a los vasos que se vuelvan más permeables y, a veces, que crezcan donde no deben. Los medicamentos anti-VEGF bloquean esa señal.
Es decir, no “maquillan” el problema. Actúan sobre uno de los mecanismos que lo están provocando.
Cómo es una inyección intravítrea en la vida real
La mayoría de los pacientes se sorprende porque el procedimiento es mucho más rápido de lo que imaginaban.
Suele seguir esta secuencia:
Se limpia el ojo cuidadosamente.
Se aplican gotas anestésicas.
Se coloca el medicamento en segundos.
Se revisa que todo esté bien antes de irte a casa.
Lo que suele sentirse es presión leve o una sensación extraña, no un dolor fuerte. Después puede haber irritación pasajera, lagrimeo o la impresión de ver una pequeña burbuja o puntitos, según el caso.
Si quieres leer más sobre este tema de forma puntual, aquí tienes una guía sobre inyecciones en los ojos para diabéticos.
Muchas personas llegan tensas a su primera aplicación y salen diciendo: “Pensé que sería peor”. El miedo principal casi siempre está antes del procedimiento, no durante.
Cuánto ayudan
Las inyecciones intravítreas de anti-VEGF, siguiendo protocolos como DRCR.net, logran una ganancia media de +8 a 10 letras en visión ETDRS y una reducción del 25-30% en el volumen macular al año en pacientes con edema macular diabético, según este resumen en video sobre tratamiento intravítreo y edema macular.
Ese dato es muy relevante porque el edema macular afecta justo la parte de la retina que más usas para leer, trabajar, cocinar, reconocer caras y manejar.
Por qué a veces son varias y no una sola
Aquí aparece otra duda frecuente. El paciente oye “inyecciones” y piensa que una aplicación debería bastar. No siempre funciona así. La retina responde por etapas. En muchos casos se necesita una fase inicial más cercana y luego un plan de mantenimiento según la respuesta.
No se trata de “poner por poner”. Se trata de observar cómo se comporta tu mácula con estudios de imagen, especialmente OCT, y decidir si conviene repetir, espaciar o cambiar estrategia.
Antes de seguir, este video puede ayudarte a visualizar el procedimiento de forma sencilla:
Qué medicamentos pueden usarse
Dependiendo del caso, pueden emplearse fármacos anti-VEGF como ranibizumab, aflibercept o bevacizumab. La elección no debe basarse solo en el nombre del medicamento. Importan el tipo de edema, el grado de retinopatía, la respuesta previa, la frecuencia posible de seguimiento y la condición general del paciente.
En algunos ojos con respuesta incompleta o con un perfil distinto de inflamación, también pueden considerarse otras alternativas intravítreas. Esa decisión debe individualizarse.
Qué vigilar después
Después de una inyección, debes reportar de inmediato dolor importante, disminución marcada de visión, secreción o enrojecimiento intenso. La gran mayoría evoluciona bien, pero el seguimiento serio es parte del tratamiento, no un detalle administrativo.
En la práctica, el éxito de las inyecciones depende de tres cosas trabajando juntas:
El medicamento correcto
El momento correcto
La constancia del paciente
Cuando ese triángulo se mantiene, la visión central tiene mucha mejor oportunidad de estabilizarse y, en muchos casos, de mejorar.
Cirugía de Vitrectomía La Solución para Casos Avanzados
Hay momentos en que ni el láser ni las inyecciones pueden resolver por sí solos lo que está ocurriendo dentro del ojo. Eso sucede, por ejemplo, cuando hay sangre dentro del vítreo que no deja ver la retina, o cuando el tejido fibrovascular está jalando la retina y amenaza con desprenderla.
En esos casos, la vitrectomía puede ser la opción que salva la visión restante y, a veces, permite recuperarla en parte.
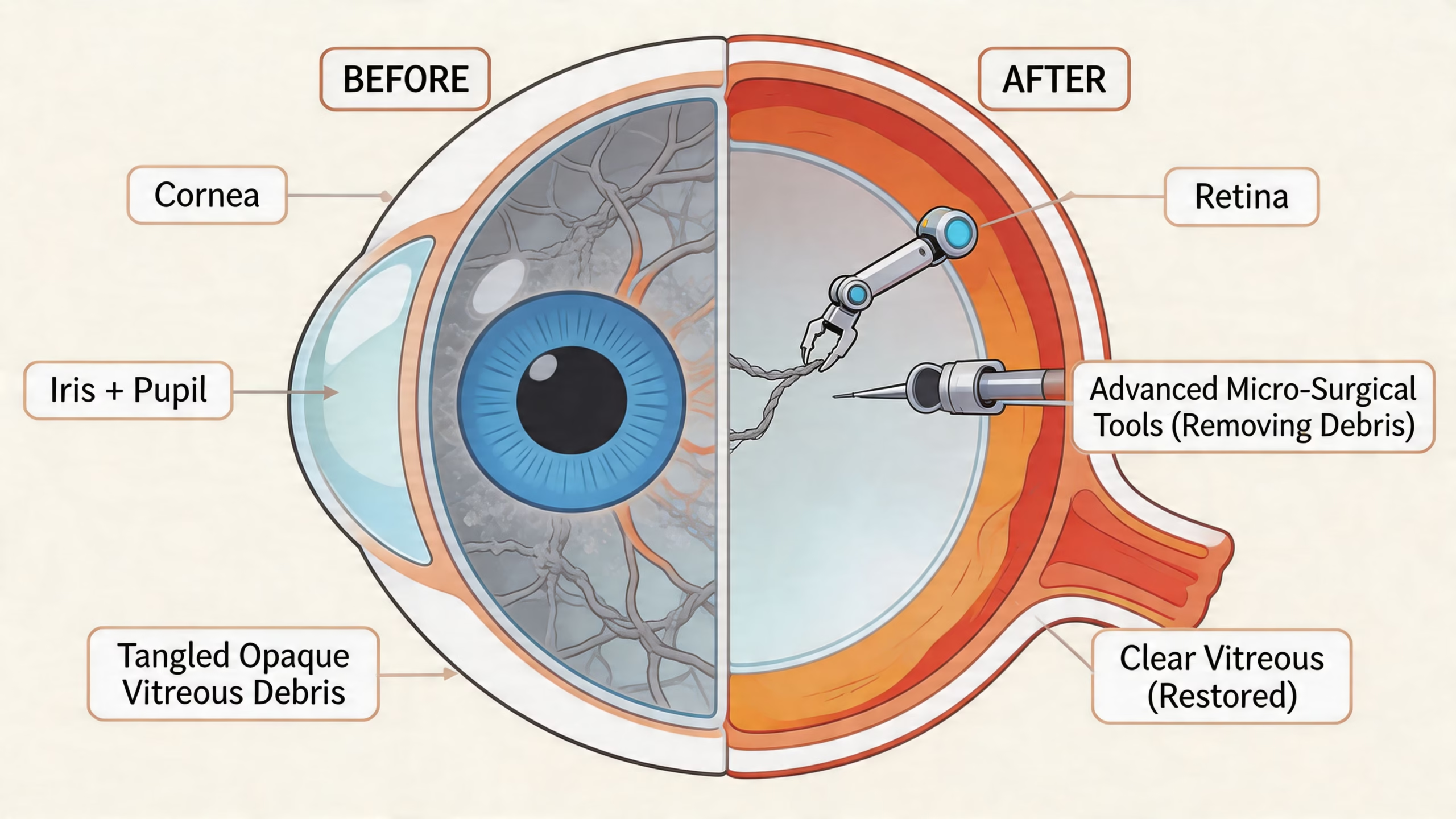
Cuándo se necesita
La forma más clara de entender esta cirugía es pensar en una habitación llena de humo y agua. Si el cuarto está inundado y además no puedes ver a través del aire, primero hay que limpiarlo para evaluar y reparar lo que está adentro.
Eso hace la vitrectomía cuando existe hemorragia vítrea. Retira el gel vítreo opaco, despeja el campo visual del cirujano y permite tratar directamente la retina.
También puede compararse con reparar los cimientos de una casa cuando algo está jalando desde abajo. Si la retina está bajo tracción por membranas y vasos anormales, la cirugía busca liberar esa fuerza antes de que la estructura se deteriore más.
Qué hace el cirujano durante la operación
Aunque cada caso es distinto, la vitrectomía puede incluir varios objetivos:
Retirar el vítreo con sangre o restos opacos
Eliminar membranas que jalan la retina
Aplicar láser internamente si hace falta
Estabilizar la retina para reducir riesgo de más daño
Si quieres conocer mejor este tipo de procedimientos, puedes revisar información sobre cirugía de retina.
La cirugía no significa fracaso del tratamiento previo. Significa que la enfermedad llegó a una fase donde el ojo necesita una intervención mecánica, no solo farmacológica.
Qué esperar antes y después
Antes de la vitrectomía, se evalúa el estado de la retina, el cristalino, la presión ocular y la condición general de salud. En la recuperación, cada paciente recibe instrucciones específicas. Puede haber restricciones de actividad, uso de gotas, controles cercanos y, en algunos casos, indicaciones posturales.
La expectativa debe ser realista. Hay ojos en los que la cirugía mejora mucho la transparencia visual. En otros, el objetivo principal es evitar más deterioro. Todo depende del tiempo de evolución, del estado de la mácula y de si hubo desprendimiento o isquemia avanzada.
Lo importante es no dejar que el miedo a la palabra “cirugía” te paralice. Cuando la vitrectomía está indicada, retrasarla puede cerrar una ventana valiosa para conservar visión funcional.
Tu Camino en Monterrey Opciones de Tratamiento a tu Alcance
Sales de una consulta, te dicen que hay daño en la retina por diabetes y, al llegar a casa, empiezan las preguntas reales. ¿Con quién sigo? ¿Cuánto urge? ¿Cuánto puede costar? ¿Voy a necesitar varias visitas? Esa parte práctica suele pesar tanto como el diagnóstico.
En Monterrey, muchas personas retrasan la atención no porque no les importe su vista, sino porque el proceso parece confuso. Hay que coordinar estudios, entender si el problema está en una etapa temprana o avanzada, calcular traslados y decidir si el tratamiento cabe en el presupuesto familiar. La retina no espera a que todo esté perfecto. Por eso conviene convertir la preocupación en un plan claro.
Lo que necesitas tener claro desde la primera cita
La retinopatía diabética no se trata con una receta única. Funciona más como un traje hecho a la medida. A dos pacientes con diabetes les pueden indicar caminos distintos según el sangrado, la inflamación de la mácula, la presencia de vasos anormales y el tiempo que llevan con síntomas.
Antes de empezar, busca respuestas concretas a estas preguntas:
Cuál es tu diagnóstico exacto. No basta con oír “hay retinopatía”. Pide que te expliquen si hay retinopatía no proliferativa, proliferativa, edema macular, o una combinación.
Qué estudios necesitas hoy. En muchos casos hacen falta fotografías de retina, OCT o angiografía para decidir el tratamiento con precisión.
Qué objetivo tiene el tratamiento. A veces la meta es detener el daño. En otros casos, también se puede recuperar parte de la visión.
Qué tan pronto debes actuar. No todos los casos tienen la misma urgencia.
Cómo será el seguimiento. La diabetes en la retina se parece más a un maratón que a una sola consulta. Importa saber cuándo regresar y qué síntomas deben adelantarte la revisión.
Esa claridad baja mucho la ansiedad. También evita retrasos por malentendidos.
Cómo elegir una ruta de atención que sí puedas sostener
Un buen plan no solo debe ser correcto en lo médico. También debe ser realista para tu vida diaria. Si una persona necesita inyecciones, pero no entiende cada cuánto serían o cómo se ajustan los costos por etapas, es más probable que abandone el tratamiento. Y en retina, perder seguimiento puede costar visión útil.
Por eso conviene preguntar desde el inicio:
Si el presupuesto se explica por fases, con consulta, estudios y procedimientos por separado
Si hay forma de resolver dudas entre citas, sobre todo si aparece visión borrosa, manchas nuevas o molestias después del tratamiento
Si el mismo equipo da continuidad, para no empezar de cero en cada visita
Si el plan se adapta a tu caso, en lugar de ofrecer la misma solución para todos
En Monterrey, una opción de atención es la Clínica Oftalmológica del Dr. Michael Rod, donde se realiza valoración de retina, aplicación de inyecciones intravítreas, tratamientos con láser y cirugía de retina, además de seguimiento por WhatsApp y planes personalizados según la etapa de la enfermedad.
Qué puedes hacer hoy si aún no decides
Empieza por lo simple. No necesitas resolver todo en una tarde, pero sí dar el primer paso.
Agenda una valoración con retina.
Lleva estudios previos y tu lista de medicamentos.
Anota desde cuándo notaste cambios visuales.
Pregunta cuál es tu etapa y qué resultado esperan con el tratamiento.
Pide un plan de seguimiento por escrito o al menos fechas tentativas.
Si tu visión se ha puesto borrosa, ves manchas flotantes nuevas o notas una sombra, no lo dejes para “cuando tengas tiempo”. En retinopatía diabética, actuar pronto se parece a reparar una fuga pequeña antes de que inunde toda la habitación. El tratamiento existe. Lo importante es llegar a tiempo y sostenerlo.
Prevención y Futuro Cómo Proteger tu Visión a Largo Plazo
El tratamiento de la retinopatía diabética no termina cuando sales del consultorio. Continúa todos los días con tus decisiones de control metabólico y con la disciplina del seguimiento. El ojo no está separado del resto de tu cuerpo. La retina responde a cómo va tu diabetes.
Por eso, aunque existan láser, inyecciones y cirugía, el pilar sigue siendo el mismo: controlar glucosa, presión arterial y acudir a revisión oftalmológica de forma periódica.
La lista simple que sí funciona
Si quieres bajar el riesgo de progresión y detectar problemas antes de que te sorprendan, enfócate en esto:
Revisión oftalmológica regular: aunque “veas bien”, la retina puede estar cambiando sin dar síntomas.
Control de glucosa: seguir tu tratamiento y tus metas metabólicas importa tanto como cualquier procedimiento ocular.
Atención a señales de alarma: visión borrosa nueva, manchas flotantes, sombras o baja visual súbita deben revisarse pronto.
Constancia con el plan indicado: saltarte citas o interrumpir tratamiento puede permitir que la enfermedad recupere terreno.
Tu retinólogo puede tratar el ojo. Pero el control diario de la diabetes lo haces tú. Cuando ambas partes trabajan juntas, la visión tiene mucha mejor oportunidad.
Hacia dónde va el tratamiento
También hay avances que están afinando la forma en que tratamos a pacientes con diabetes mal controlada. En Monterrey, estudios recientes de 2025 a 2026 muestran que la terapia combinada de anti-VEGF + láser mejora la agudeza visual en 65% de los casos locales con diabetes mal controlada, frente a 50% con monoterapia anti-VEGF, de acuerdo con esta revisión sobre retinopatía diabética y manejo combinado.
Como esos datos incluyen años futuros, deben leerse como hallazgos reportados en esa actualización y no como una regla automática para todos los pacientes. Aun así, reflejan algo importante: cada vez usamos planes más personalizados, no esquemas rígidos.
El objetivo real
Mucha gente pregunta: “¿Voy a recuperar toda mi visión?”. A veces sí mejora de forma importante. Otras veces el objetivo es detener el daño, preservar independencia y evitar llegar a ceguera funcional. Eso también es una victoria enorme.
Proteger tu visión a largo plazo significa actuar antes de la urgencia. Si tienes diabetes y hace tiempo no revisan tu retina, agenda una valoración. Si ya tienes diagnóstico, sigue tu tratamiento sin pausas largas. Y si algo cambió en tu vista esta semana, no lo minimices.
Preguntas Frecuentes sobre tu Tratamiento
¿El láser o las inyecciones duelen?
La mayoría de los pacientes tolera ambos procedimientos mejor de lo que esperaba. En general, usamos anestesia en gotas. El láser suele sentirse como destellos y molestia breve. La inyección dura segundos y normalmente provoca más ansiedad anticipatoria que dolor real.
¿Si no tengo síntomas, aún así necesito revisión?
Sí. La retinopatía diabética puede avanzar sin avisar al inicio. Muchas personas ven “más o menos bien” mientras la retina ya tiene cambios relevantes. Esperar a tener síntomas claros puede significar llegar tarde.
¿Cuánto dura el tratamiento con inyecciones?
No hay una sola respuesta porque depende de la etapa, del tipo de edema y de cómo responde tu mácula. Algunos pacientes requieren una fase inicial más estrecha y luego controles con aplicaciones espaciadas. Lo importante es que la frecuencia se decida con exploración y estudios de imagen, no por calendario fijo para todos.
¿La cirugía de vitrectomía siempre recupera visión?
No siempre. En casos avanzados, la cirugía puede limpiar sangrado, liberar tracciones y estabilizar la retina. A veces eso mejora mucho la visión. En otros ojos, el principal beneficio es evitar más deterioro. El pronóstico depende de cuánto tiempo lleva el problema y de qué tan afectada está la retina central.
¿Puedo usar seguro o pedir información antes de decidirme?
Sí, y conviene hacerlo desde el principio. Pregunta qué estudios, procedimientos y seguimientos podrían formar parte de tu tratamiento. También pide que te expliquen con claridad el diagnóstico y el objetivo de cada paso. Entender eso desde la primera consulta te ayuda a planear mejor y a no abandonar el proceso.
Si tienes diabetes, visión borrosa, manchas, sangrado ocular o ya te dijeron que necesitas láser, inyecciones o cirugía, agenda una valoración en la Clínica Oftalmológica del Dr. Michael Rod. Una revisión a tiempo puede marcar la diferencia entre tratar de forma preventiva y enfrentar una pérdida visual más difícil de recuperar.

